Actualizado 18 enero 2024
Definición
El paro cardiorrespiratorio (PCR) es una de las principales causas de muerte en el mundo. Las estrategias adoptadas en el Soporte Vital Básico engloban un conjunto de acciones que, unidas entre sí y ejecutadas de forma precoz, permiten mejorar la supervivencia.
Cadena de supervivencia
- Reconocimiento inmediato del PCR y activación del servicio de emergencia/urgencia.
- Reanimación cardiopulmonar (RCP) precoz, con énfasis en las compresiones torácicas.
- Desfibrilación rápidamente con el desfibrilador externo automático (DEA) que reconoce ritmos que requieren descargas.
- Soporte vital avanzado eficaz.
- Cuidados integrados post-PCR.

Adaptada de American Heart Association 2020
Secuencia de atención
La secuencia de la atención en el soporte vital básico (SVB) consta de los siguientes pasos prioritarios:
- Evaluar la seguridad de la escena.
- Evaluación de la capacidad de respuesta del paciente.
- Si el paciente no responde («El paciente no respira, no responde»), pedir ayuda, llamar al servicio de emergencias médicas y solicitar un desfibrilador (en el caso de un PCR extrahospitalaria, recordar solicitar el Desfibrilador Externo Automático – DEA).
- Evalúe simultáneamente el pulso central (máximo 10 segundos, solo profesional de salud) y los movimientos respiratorios.
- Si el paciente no responde, sin movimientos respiratorios o gasping y no tiene pulso, comience inmediatamente la RCP, comenzando con compresiones torácicas.
- Si el desfibrilador externo automático (DEA) esta disponible, realice el análisis del ritmo (el dispositivo lo hace automáticamente). Si se requiere aplicar una descarga, aplique la descarga de acuerdo con la guía sonora o visual emitida por el propio (DEA).
Evaluación primaria – CABD
C: Circulación: Evaluación hemodinámica:
- En un paciente en gasping o no responde y no respira, controle el pulso (máximo: 10 segundos; solo socorristas capacitados). En ausencia de pulso, comience la reanimación cardiopulmonar (RCP) con compresiones: 30 compresiones torácicas (100-120/minuto).
A: Vías aéreas:
- En ausencia de traumatismo en la cabeza o el cuello, coloque al paciente en decúbito supino y realice la maniobra de extensión de la cabeza y elevación del mentón.
- Evaluar obstrucción: Retire cualquier cuerpo extraño de la boca.
B: Respiración: Vía aérea y ventilación:
- Consenso Internacional de RCP 2022: Aboga en contra de la ventilación pasiva dada la falta de evidencia de beneficio (la mayor evidencia es mantener las compresiones torácicas > 60% del tiempo), excepto en casos de ahogamiento.
- El grupo de trabajo (Task force) no recomendó ninguna estrategia como superior. Señaló que la estrategia iniciada con compresión priorizaba la uniformidad y la simplicidad con las pautas en adultos, y una estrategia de ventilación en primer lugar priorizaba una reversión más rápida de la hipoxia.
- En caso de PCR tras ahogamiento:
- Si es un socorrista capacitado: Realizar ventilación pasiva incluso podría ser la versión boca-boca (con protección adecuada), debido a que el mecanismo de PCR es hipoxia.
- Si es un socorrista no capacitado: No realizar ventilación, solo compresiones torácicas.
- ACLS 2020: Realizar dos ventilaciones, utilizando un dispositivo bolsa-válvula-mascarilla, manteniendo una relación compresión/ventilación de 30:2. Si en el entorno no hay dispositivos médicos o quien auxilia es un socorrista no capacitado, realizar únicamente compresiones, sin ventilación.
D: Desfibrilación: Monitorizar el ritmo y desfibrile según corresponda.
Observación: La secuencia CABD es para socorristas no capacitados. Los socorristas capacitados deben realizar la secuencia ABCD.
Compresiones torácicas
Las compresiones torácicas deben ser bien ejecutadas para lograr un mayor éxito en la RCP, reducir el daño neurológico y garantizar una RCP de alta calidad . Para ello se deben seguir algunas pautas:
- Es recomendable que la RCP se realice en superficies rígidas, por lo tanto, si el individuo se encuentra sobre una cama o superficie blanda, debe haber algo que proporcione rigidez o incluso trasladar al paciente al piso.
- Las compresiones torácicas deben iniciarse, después de la evaluación inicial, tan pronto como se constate la ausencia de pulso en el paciente.
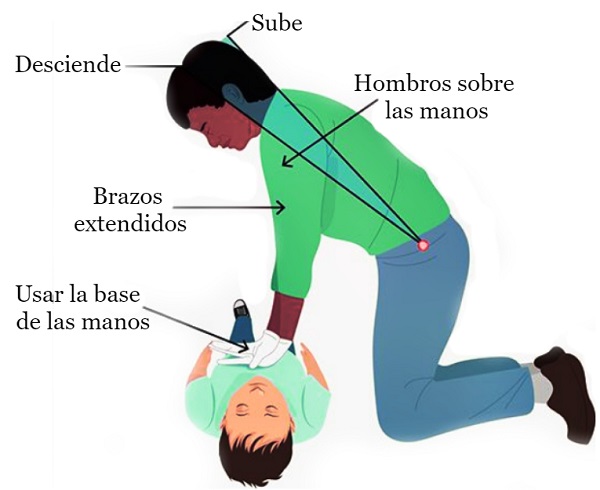
- Las compresiones se realizarán con ambas manos en el centro del pecho.
- El socorrista debe colocarse con la columna recta y el tronco ligeramente inclinado hacia adelante. Los brazos deben permanecer extendidos.
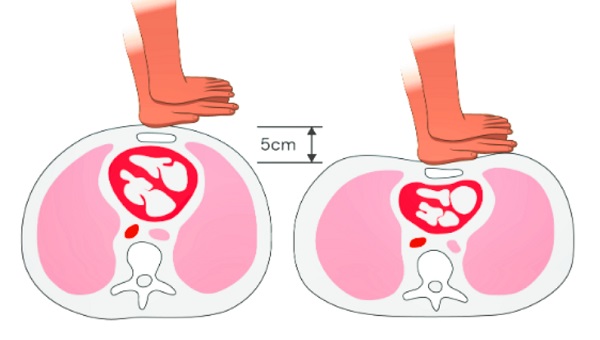
- Las compresiones deben desplazar el tórax al menos 5 cm y no más de 6 cm.
- La frecuencia de las compresiones debe estar entre 100-120 compresiones por minuto.
- Se debe permitir que el tórax vuelva a su posición original después de cada compresión.
- Se deben minimizar las interrupciones de la RCP y realizar pausas para comprobar el pulso lo más rápido posible, siempre en un tiempo ≤ 10 segundos (mantener las compresiones > 60% del tiempo de atención).
- Si es posible, la persona que realiza las compresiones debe cambiarse cada dos minutos o, antes, si las compresiones dejan de ser efectivas.
- Las compresiones no deben interrumpirse hasta que el desfibrilador esté listo para aplicar la descarga (si el ritmo es susceptible de descarga).
- Observación: Después de la desfibrilación, las compresiones deben reiniciarse inmediatamente. El ritmo y el pulso se comprobarán en el siguiente ciclo.
- La reanimación debe realizarse preferentemente en el lugar de la PCR y no durante el transporte, debido a mayor susceptibilidad a fallas en la reanimación; excepción para los casos con indicación adecuada de transporte durante la RCP (ej. ECMO).
Adaptado de American Heart Association, 2012
Adaptado de American Heart Association, 2012
Ventilación
Teniendo en cuenta que hay oxígeno en los alvéolos y sangre oxigenada en la circulación arterial antes de la RCP, la ventilación no debe preceder a las compresiones torácicas . Algunos detalles son importantes durante la ventilación:
- Siempre que sea posible, se deben realizar dos ventilaciones cada 30 compresiones.
- Cada ventilación no debe durar más de 1 segundo.
- Proporcione suficiente volumen de ventilación para mover el tórax.
- Evite la ventilación excesiva.
- Observación: El Consenso Internacional de RCP del 2022 aboga en contra de la ventilación pasiva dada la falta de evidencia de beneficio (la mejor evidencia es mantener las compresiones torácicas > 60% del tiempo), excepto en casos de ahogamiento. Incluso en casos de ahogamiento, sin quien auxilia es un socorrista no capacitado, no se debe realizar ventilación, solo compresiones torácicas.
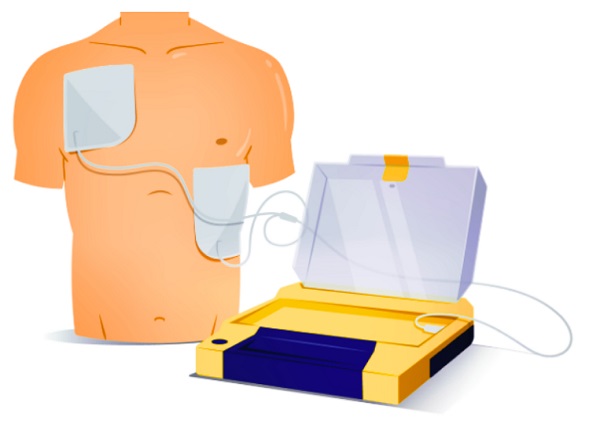
Desfibrilación
La desfibrilación debe realizarse lo más rápido posible, ya que demuestra un gran beneficio en los resultados. Aquí algunas consideraciones:
- Las guidelines recomiendan sólo una desfibrilación en todas las secuencias de descargas. No se recomienda el uso de doble desfibrilación (una tras otra).
- Los descargas deben realizarse con carga máxima (200 J en bifásico y 360 J en monofásico).
- Las compresiones no deben interrumpirse hasta que el desfibrilador esté listo para aplicar la descarga.
- Si la PCR ocurre en un ambiente extrahospitalario, busque un Desfibrilador Externo Automático (DEA). Preste atención a los comandos sonoros o visuales que produce, con el objetivo de utilizar mejor el dispositivo.
Observaciones
Reanimación en equipo:
- Los pasos del algoritmo del SBV se presentan tradicionalmente como una secuencia para ayudar a un socorrista solitario a priorizar sus acciones.
- Hay un mayor enfoque en la aplicación de la RCP en equipo porque las reanimaciones en la mayoría de los servicios médicos especializados y sistemas de salud, involucran equipos de socorristas cuyos miembros realizan múltiples acciones simultáneamente.
- Un socorrista, por ejemplo, llama al servicio de emergencia/urgencia, mientras un segundo inicia las compresiones torácicas, un tercero aplica ventilaciones o busca la bolsa-válvula-mascarilla/insuflador manual para las ventilaciones de rescate y un cuarto busca y configura un desfibrilador.
Posición de las palas:
- Las posiciones anteroposterior y anterolateral son generalmente aceptadas en pacientes con marcapasos/pacemakers implantados y desfibriladores.
- En pacientes con cardio-desfibriladores o marcapasos/pacemakers implantados, la colocación de electrodos/palas manuales no debe retrasar la desfibrilación.
- Es mejor evitar colocar los electrodos/palas manuales directamente sobre el dispositivo implantado.
- Tenga cuidado al utilizar placas autoadhesivas de desfibrilación. En pacientes con exceso de vello o piel húmeda en la zona donde se colocan las placas, es importante eliminar rápidamente el vello y secar la parte anterior del tórax, buscando una mayor adhesividad de las placas.
RCP de alta calidad
Cada vez más se hace énfasis en la RCP de alta calidad. Resumamos los elementos principales de este concepto:
- Inicie la RCP de forma precoz.
- Asegurar compresiones torácicas con una frecuencia de 100-120 por minuto, además de una profundidad de 5-6 cm y retorno del tórax al nivel normal después de cada compresión (llenado cardíaco).
- Minimizar las interrupciones.
- Desfibrilación precoz tan pronto esté disponible.
(Ver – Via aérea avanzada)
Referencias bibliográficas
Perkins GD, Handley AJ, Koster RW, et al. European Resuscitation Council Guidelines for Resuscitation 2015: Section 2. Adult basic life support and automated external defibrillation. Resuscitation. 2015; 95:81-99.
Cheskes S, Schmicker RH, Rea T, et al. The association between AHA CPR quality guideline compliance and clinical outcomes from out-of-hospital cardiac arrest. Resuscitation. 2017; 116:39-45.
Olasveengen TM, de Caen AR, Mancini ME, et al. 2017 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment Recommendations Summary. Resuscitation. 2017; 136(23):e424-e440.
American Heart Association. Guidelines for CPR and ECC. [Internet]. Dallas: American Heart Association, 2020. (Accessed on April 30, 2023).
American Heart Association. Guidelines for CPR and ECC. [Internet]. Dallas: American Heart Association, 2012. (Accessed on April 30, 2023).
Oiseth S, Jones L, Maza E. Cardiopulmonary Resuscitation (CPR). [Internet]. In: The Lecturio Medical Concepts Library. Leipzig, Germany: Lecturio, 2022. (Accessed on April 30, 2023).
Panchal AR, Bartos JA, Cabañas JG, et al. Part 3: Adult Basic and Advanced Life Support: 2020 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2020; 142(16_suppl_2):S366-S468.
Wyckoff MH, Greif R, Morley PT, et al. 2022 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment Recommendations: Summary From the Basic Life Support; Advanced Life Support; Pediatric Life Support; Neonatal Life Support; Education, Implementation, and Teams; and First Aid Task Forces. Circulation. 2022; 146(25):e483-e557.
Kleinman ME, Brennan EE, Goldberger ZD, et al. Part 5: Adult Basic Life Support and Cardiopulmonary Resuscitation Quality: 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2015; 132(18 Suppl 2):S414-S435.
Sugerencias y comentarios al correo: contacto@galenbook.com

