Actualizado 22 octubre 2022
Definición
El síndrome de fragilidad representa un estado de vulnerabilidad a los factores estresantes debido al deterioro de la capacidad compensatoria del organismo y al desequilibrio de la homeostasis. Esta condición esta asociada al envejecimiento biológico y aumenta el riesgo para eventos adversos en los ancianos.
Fisiopatología
Pérdida marcada de reserva fisiológica: Además de lo que se explicaría únicamente por la edad, es un aspecto central en la fisiopatología de la fragilidad. La reducción de la reserva surge como resultado del daño celular y molecular acumulado causado por la disfunción mitocondrial y el estrés oxidativo, y que es mediado por factores genéticos y ambientales.
Los sistemas u órganos más estudiados en relación a los efectos de la fragilidad son:
- Cerebro (ej. hiperreactividad de las células microgliales).
- Sistema endocrino (ej. alteración de señal en el eje GH/IGF-1 y en la producción de cortisol).
- Sistema inmunológico (ej. producción de citoquinas proinflamatorias como IL-6 y TNF-α).
- Sistema musculoesquelético (ej. sarcopenia).
Presentación clínica
Síntomas y signos que suelen acompañar a la fragilidad:
- Debilidad muscular.
- Agotamiento/Astenia.
- Reducción de la movilidad.
- Cambios en la marcha.
- Deterioro cognitivo.
- Pérdida de peso (no justificada).
Enfoque diagnostico
El diagnostico de esta entidad esta basado en instrumentos clínicos que operacionalizan los modelos conceptuales de fragilidad, como el modelo fenotípico y el modelo de acumulación de déficit.
Criterios diagnosticos
Modelo fenotípico:
- Pérdida de peso involuntaria en el último año (5% del peso).
- Baja actividad física.
- Agotamiento (auto-referido como falta de energía).
- Lentitud o disminución en la velocidad de la marcha.
- Debilidad (cambio en la fuerza de prensión manual en el dinamómetro o empuñadura).
Puntuación: Frágil: 3-5 ítems, Pre-frágil: 1-2 ítems, Robusto: Ninguno.
Modelo de acumulación de déficit:
- Determinado a través de la construcción de un índice de fragilidad (IF).
- El índice de fragilidad está compuesto por 30 o más variables que corresponden a problemas de salud acumulados durante el envejecimiento. Estos problemas de salud pueden incluir comorbilidades, factores psicológicos, síntomas y discapacidades.
- En el contexto clínico, la Clinical Frailty Scale (CFS) o escala de fragilidad clínica puede ser utilizada para estimar el grado de fragilidad.
En la práctica medica:
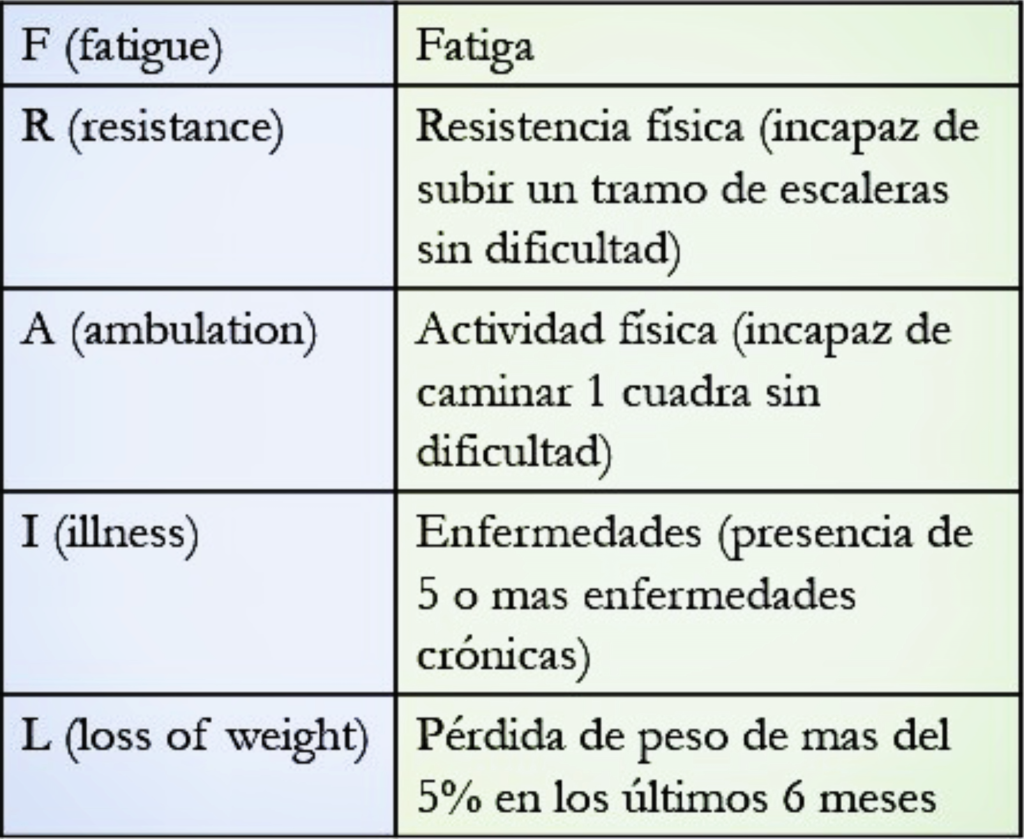
- La escala FRAIL es la más rápida para su uso en la práctica clínica y no depende de instrumentos específicos como el dinamómetro. Se utiliza para casos de enfermedades crónicas como artritis reumatoide, diabetes mellitus, disfunción renal de moderada a grave, enfermedad cerebrovascular, hipertensión arterial, enfermedad coronaria, insuficiencia cardíaca, insuficiencia arterial periférica, enfermedad pulmonar obstructiva crónica, cáncer, asma, etc.
- Es más fácil de aplicar por examinadores menos experimentados y contiene características de los dos modelos mencionados anteriormente.
Escala FRAIL
Diagnostico diferencial
La fragilidad es un diagnóstico sindrómico y puede manifestarse en presencia de enfermedades crónicas descompensadas, como insuficiencia cardíaca, enfermedad pulmonar obstructiva crónica, cáncer, etc. La identificación de las comorbilidades que pueden ser el desencadenante de las manifestaciones antes mencionadas es fundamental para asegurar un adecuado manejo y control (o incluso reversión) de la condición de fragilidad. Sin embargo, es importante destacar que algunos pacientes presentarán fragilidad incluso en ausencia de otras enfermedades concomitantes significativas.
Enfoque terapeutico
El objetivo terapéutico principal es mantener la independencia y calidad de vida del adulto mayor, además de evitar internaciones e institucionalizaciones innecesarias.
Intervenciones recomendadas
1. Actividad física:
- Unimodal (entrenamiento de resistencia, aeróbicos o de equilibrio y coordinación).
- Multimodal (combinación de diferentes tipos).
Ambas parecen aportar mejoras en la velocidad de la marcha, la fuerza muscular, la movilidad y el rendimiento físico, pero existe una preferencia por la actividad física multimodal.
Suplementación proteico-calórica:
- En presencia de pérdida de peso, signos de desnutrición o sarcopenia.
- Suplemento proteico aislado en combinación con un programa de actividad física.
Otras intervenciones
- Posibilidad de retirar medicamentos inapropiados.
- Uso de inhibidores de ECA (controvertido).
- Suplemento de vitamina D en caso de insuficiencia o deficiencia, debido a que mejora el rendimiento muscular.
(Ver – Evaluación geriátrica integral)
Referencias bibliográficas
Morley JE, Malmstrom TK, Miller DK. A simple frailty questionnaire (FRAIL) predicts outcomes in middle aged African Americans. J Nutr Health Aging. 2012;16(7):601-608.
Dent E, Morley JE, Cruz-Jentoft AJ, et al. Physical Frailty: ICFSR International Clinical Practice Guidelines for Identification and Management. J Nutr Health Aging. 2019;23(9):771-787.
Ferrucci L, Fabbri E, Walston. Chapter 46-Frailty. In Halter, J. B., In Ouslander, J. G., In Studenski, S., In High, K. P., In Asthana, S., In Supiano, M. A., & In Ritchie, C. S. (2017). Hazzard’s geriatric medicine and gerontology. 7 ed. New York: McGraw-Hill Medical.
Clegg A, Young J, Iliffe S, Rikkert MO, Rockwood K. Frailty in elderly people. Lancet. 2013;381(9868):752-762.
Fried LP, Tangen CM, Walston J, et al. Frailty in Older Adults: Evidence for a Phenotype. Journals Gerontol Ser A Biol Sci Med Sci. 2001;56(3):M146-M157.
Rockwood K. A global clinical measure of fitness and frailty in elderly people. Can Med Assoc J. 2005;173(5):489-495.
Sugerencias y comentarios al correo: contacto@galenbook.com

