Actualizado 11 mayo 2023
Definición
- Hipoperfusión aguda o crónica del colon; típicamente transitoria y autolimitada (forma no gangrenosa), pero también puede resultar en isquemia aguda severa con infarto intestinal (forma gangrenosa) .
- A menudo se usa indistintamente con el término colitis isquémica .
Epidemiología
- Afecta más comúnmente a personas > 60 años de edad.
- Tipo más común de isquemia intestinal.
- 80% de los casos no son gangrenosos y se resuelven sin cirugía.
- Isquemia aislada del colon del lado derecho: 10-25% de los casos.
Etiología
- Causas
- Más comúnmente (95%) causado por hipoperfusión transitoria debido a enfermedad no oclusiva.
- Menos comúnmente causado por enfermedad oclusiva (tromboembolismo arterial o trombosis venosa mesentérica).
- Factores de riesgo
- Hipotensión, hipovolemia: Ejemplo: Debido a sepsis, deshidratación, hemorragia.
- Enfermedad crónica: Diabetes mellitus, enfermedad cardiovascular, insuficiencia renal
- Trombofilia: Ejemplo, en el síndrome antifosfolípido.
- Cirugía: Ejemplo, reparación de aneurisma aórtico, cirugía que afecta las arterias mesentéricas, cirugía cardíaca.
- Uso de medicamentos y drogas recreativas: Ejemplo, drogas vasoconstrictoras, inmunomoduladores, cocaína.
- Estreñimiento, síndrome del intestino irritable, obstrucción colónica.
Los pacientes mayores con factores de riesgo de aterosclerosis tienen un riesgo especialmente alto de desarrollar isquemia de colon.
El dolor abdominal severo y la diarrea sanguinolenta después de la reparación de un aneurisma aórtico abdominal es una manifestación clásica de la isquemia del colon.
Fisiopatología
- El flujo sanguíneo intestinal de la arteria mesentérica superior y/o la arteria mesentérica inferior está gravemente comprometido → hipoxia intestinal → daño de la pared intestinal → inflamación de la mucosa y posiblemente sangrado → posible progresión a infarto y necrosis (isquemia de colon gangrenosa) → interrupción de la barrera mucosa y perforación → liberación de bacterias, toxinas y sustancias vasoactivas → sepsis potencialmente mortal.
- El daño tisular depende de la gravedad y la duración de la interrupción de la perfusión.
- Isquemia de colon no gangrenosa (isquemia mucosa o submucosa): 80 a 85% de los casos; típicamente reversible.
- Isquemia de colon gangrenosa (isquemia transmural): 15 a 20% de los casos; típicamente irreversible.
- El daño tisular puede verse exacerbado por la lesión por reperfusión.
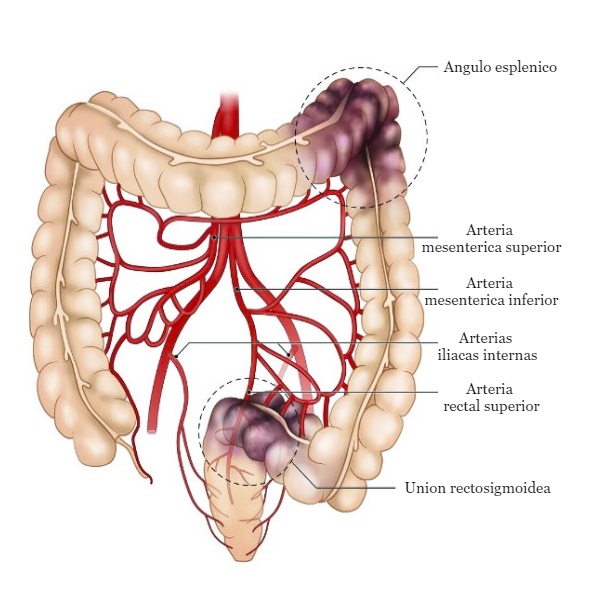
- Sitios de compromiso:
- Arteria mesentérica superior.
- Arteria mesentérica inferior.
- Arterias rectales media e inferior.
- Las áreas divisorias de aguas en el colon (es decir, el ángulo esplénico y la unión rectosigmoidea ) tienen un alto riesgo de isquemia.
La lesión de la mucosa intestinal puede ocurrir después de solo 20 minutos de isquemia; el infarto transmural y la gangrena ocurren después de 8 a 16 horas de isquemia.
Características clínicas
- Presentación clásica de isquemia de colon
- Inicio repentino de dolor abdominal tipo cólico (generalmente en el cuadrante inferior izquierdo).
- Necesidad urgente de defecar.
- Diarrea con sangre o sangrado rectal dentro de las 24 horas posteriores al inicio de los síntomas.
- Los síntomas se resuelven en 2 a 3 días.
- Signos de isquemia de colon gangrenosa
- Sensibilidad abdominal progresiva.
- Signos peritoneales.
- Fiebre.
- Íleo (ausencia de ruidos intestinales).
- Signos de complicaciones sistémicas
- Abdomen agudo con defensa abdominal y dolor de rebote.
- Respuesta inflamatoria sistémica y/o signos de shock séptico.
- Shock hipovolémico (ej. debido a deshidratación o hemorragia).
Considere la isquemia de colon en cualquier paciente con dolor abdominal y/o diarrea sanguinolenta sin una etiología infecciosa clara, ya que muchos no tienen la presentación clásica de isquemia de colon.
En la isquemia del colon, el dolor suele ser más leve y más lateral que en la isquemia del intestino delgado.
Banderas rojas en isquemia de colon
Los siguientes son marcadores de mal pronóstico:
- Presentación clínica
- Sexo masculino.
- Dolor abdominal sin rectorragia.
- Hipotensión (PAS < 90 mmHg).
- Taquicardia (FC > 100 lpm).
- Diagnóstico
- Leucocitos > 15000/mm3.
- Hemoglobina < 12 mg/dL.
- LDH > 350 U/L.
- BUN > 20 mg/dL.
- Sodio sérico < 136 mEq/L.
- Ulceración de la mucosa en la colonoscopia.
Clasificación
La gravedad de la isquemia del colon determina el enfoque adecuado para el diagnóstico y el tratamiento.
- Isquemia de colon leve: Presentación clásica de isquemia de colon, sin isquemia aislada del lado del colon derecho (IRCI) y sin señales de alerta de isquemia de colon.
- Isquemia de colon moderada: 1–3 banderas rojas de isquemia de colon.
- Isquemia grave de colon
- > 3 banderas rojas de isquemia de colon.
- O cualquiera de los siguientes:
- Signos de peritonitis en el examen.
- Neumatosis intestinal en imagen.
- Gangrena en la colonoscopia.
- IRCI o isquemia pancolónica.
Diagnósticos
Acercarse
- Todos los pacientes con sospecha de isquemia de colon
- Obtener estudios de laboratorio y estudios de heces.
- Realizar TC de abdomen con contraste intravenoso y oral.
- Determinar la gravedad de la enfermedad.
- Isquemia de colon leve o isquemia de colon moderada
- Confirme el diagnóstico con una colonoscopia y una biopsia dentro de las 48 horas.
- Considere la angiografía por CTA o una angiografía por resonancia magnética si persiste la sospecha de oclusión vascular aguda.
- Isquemia grave del colon, incluida la IRCI
- Realice de forma rutinaria una angiografía por CTA, una angiografía por resonancia magnética o una angiografía mesentérica para descartar una oclusión vascular persistente.
- Considere la colonoscopia limitada para la confirmación del diagnóstico.
- Considere la exploración quirúrgica si el diagnóstico permanece en duda.
La tomografía computarizada del abdomen es la prueba inicial preferida para todos los pacientes con sospecha de isquemia del colon.
Estudios de laboratorio
- No existen estudios de laboratorio de diagnóstico específicos para la isquemia de colon.
- Los análisis de sangre ayudan a evaluar la gravedad de la isquemia del colon. Los hallazgos en la isquemia grave del colon incluyen:
- ↑ Leucocitos y ↓ Hb.
- ↓ Na + sérico y ↓ HCO3–
- Otros: ↑ lactato, ↑ amilasa, ↑ CPK, ↑ LDH.
- Los estudios de heces están indicados para descartar diagnósticos diferenciales (ej. diarrea asociada a C. difficile).
Los hallazgos característicos de la isquemia grave del colon incluyen leucocitosis , acidosis metabólica, ↑ lactato, ↑ LDH y ↑ CPK.
Imágenes
- TAC de abdomen con contraste IV y VO
- Indicación: Requerido en todos los pacientes con sospecha de isquemia de colon.
- Hallazgos:
- Engrosamiento de la pared intestinal.
- Edema intestinal.
- Neumatosis intestinal.
- Signo de la huella digital: Engrosamiento edematoso de la mucosa que provoca hendiduras en la pared del intestino grueso.
- Beneficio adicional: Puede detectar una patología alternativa.
- Otros estudios de imagen
- Angiografía por ATC o RM: Indicada si hay sospecha de IRCI o IAM y en isquemia grave de colon.
- Angiografía esplácnica: Considere si los hallazgos de la TC son negativos pero el paciente tiene síntomas compatibles con un IAM inminente.
- Radiografía simple de abdomen:
- Puede realizarse durante la evaluación urgente del abdomen agudo.
- Los hallazgos potenciales son inespecíficos (ej. intestino distendido lleno de aire ).
Colonoscopia
La colonoscopia confirma el diagnóstico, define la distribución de la isquemia y excluye otras patologías.
- Indicación: Sospecha de isquemia de colon leve o isquemia de colon moderada .
- Contraindicaciones: Signos de peritonitis o intestino gangrenoso (ej. neumatosis en las imágenes).
- Hallazgos:
- Mucosa edematosa y frágil con erosiones, ulceraciones y lesiones hemorrágicas.
- Distribución segmentaria de la enfermedad claramente definida.
La colonoscopia debe realizarse dentro de las 48 horas en pacientes con sospecha de isquemia de colon.
Diagnóstico diferencial
- Colitis infecciosa.
- Enfermedad inflamatoria intestinal.
- Carcinoma colorrectal.
- Otros diagnósticos diferenciales de abdomen agudo.
Tratamiento
- La isquemia de colon suele resolverse espontáneamente y no requiere tratamiento específico.
- Se requiere intervención quirúrgica en casos graves (ej. pacientes con gangrena intestinal).
Gestión inicial
- Iniciar atención de apoyo (ej. analgesia, terapia de fluidos y reposo intestinal) para todos los pacientes.
- Consultar de urgencia a cirugía para pacientes con isquemia grave de colon, signos de peritonitis y/o inestabilidad hemodinámica.
- Considere el tratamiento con antibióticos para pacientes con isquemia de colon moderada o grave.
- Disposición
- Admitir a los pacientes con isquemia grave de colon en cuidados intensivos.
- Considere el manejo ambulatorio si los síntomas son muy leves.
Tratamiento conservador
- Cuidados de apoyo
- Descanso intestinal completo.
- Terapia de fluidos intravenosos.
- Analgesia.
- Considere la nutrición parenteral si se anticipa un curso prolongado de la enfermedad.
- Tratamiento antibiótico
- Considerar en isquemia de colon moderada e isquemia de colon severa.
- Administre antibióticos de amplio espectro que cubran tanto las bacterias aerobias como las anaerobias.
- Manejo de la condición subyacente, por ejemplo:
- Tratamiento de estados de hipercoagulabilidad.
- Tratamiento de la insuficiencia cardíaca congestiva.
- Tratamiento del estreñimiento.
Cirugía
- Indicaciones urgentes
- Signos de peritonitis.
- Sangrado masivo.
- Gas venoso portal o neumatosis intestinal.
- Megacolon tóxico.
- Otras indicaciones
- Manejo conservador fallido.
- Episodios recurrentes de sepsis.
- Estenosis sintomática.
- Isquemia segmentaria crónica.
- Procedimientos
- Laparotomía y posible resección intestinal.
- Creación de un estoma temporal o permanente.
- Procedimientos de revascularización (rara vez indicados en isquemia de colon).
Complicaciones
- Aguda: Perforación intestinal, peritonitis, sepsis, falla multiorgánica.
- Crónico: Colitis isquémica crónica, estenosis de colon.
Pronóstico
- Mortalidad global: 4-12%.
- Tasa de recurrencia: hasta un 10% en 5 años.
Referencias bibliográficas
Cotter TG, Bledsoe AC, Sweetser S. Colon Ischemia. Mayo Clinic Proceedings. 2016; 91(5): p.671-677. doi: 10.1016/j.mayocp.2016.02.006.| Open in Read by QxMD
Baixauli J, Kiran RP, Delaney CP. Investigation and management of ischemic colitis.. Cleve Clin J Med. 2003; 70(11): p.920-921. doi: 10.3949/ccjm.70.11.920.| Open in Read by QxMD
Sotiriadis J, Brandt LJ, Behin DS, Southern WN. Ischemic Colitis Has a Worse Prognosis When Isolated to the Right Side of the Colon. Am J Gastroenterol. 2007; 102(10): p.2247-2252. doi: 10.1111/j.1572-0241.2007.01341.x.
Washington C, Carmichael J. Management of Ischemic Colitis. Clinics in Colon and Rectal Surgery. 2012; 25(04): p.228-235. doi: 10.1055/s-0032-1329534.
Arif R, Farag M, Zaradzki M, et al. Ischemic Colitis after Cardiac Surgery: Can We Foresee the Threat?. PLoS ONE. 2016; 11(12): p.e0167601. doi: 10.1371/journal.pone.0167601.
Iacobellis F, Narese D, Berritto D, et al. Large Bowel Ischemia/Infarction: How to Recognize It and Make Differential Diagnosis? A Review. Diagnostics. 2021; 11(6): p.998. doi: 10.3390/diagnostics11060998.
Lanzer P. PanVascular Medicine. Springer; 2015
Hung A, Calderbank T, Samaan MA, Plumb AA, Webster G. Ischaemic colitis: practical challenges and evidence-based recommendations for management. Frontline Gastroenterol. 2019; 12(1): p.44-52. doi: 10.1136/flgastro-2019-101204.
Brandt LJ, Feuerstadt P. Beyond Low Flow: How I Manage Ischemic Colitis. Am J Gastroenterol. 2016; 111(12): p.1672-1674. doi: 10.1038/ajg.2016.456.
Díaz Nieto R, Varcada M, Ogunbiyi OA, Winslet MC. Systematic review on the treatment of ischaemic colitis. Colorectal Disease. 2010; 13(7): p.744-747. doi: 10.1111/j.1463-1318.2010.02272.x.
Tilsed JVT, Casamassima A, Kurihara H, et al. ESTES guidelines: acute mesenteric ischaemia. European Journal of Trauma and Emergency Surgery. 2016; 42(2): p.253-270. doi: 10.1007/s00068-016-0634-0.
Aliosmanoglu I, Gul M, Kapan M, et al. Risk factors effecting mortality in acute mesenteric ischemia and mortality rates: a single center experience.. Int Surg. ; 98(1): p.76-81. doi: 10.9738/CC112.1.
Björck M, Koelemay M, Acosta S, Bastos F, et al-. Editor’s Choice – Management of the Diseases of Mesenteric Arteries and Veins. European Journal of Vascular and Endovascular Surgery. 2017; 53(4): p.460-510. doi: 10.1016/j.ejvs.2017.01.010.
Bala M, Kashuk J, Moore EE, et al. Acute mesenteric ischemia: guidelines of the World Society of Emergency Surgery. World Journal of Emergency Surgery. 2017; 12(1). doi: 10.1186/s13017-017-0150-5.
Luther B, Mamopoulos A, Lehmann C, Klar E. The Ongoing Challenge of Acute Mesenteric Ischemia. Visceral Medicine. 2018; 34(3): p.217-223. doi: 10.1159/000490318.
Anderson JL, Halperin JL, Albert NM, et al. Management of Patients With Peripheral Artery Disease (Compilation of 2005 and 2011 ACCF/AHA Guideline Recommendations). Circulation. 2013; 127(13): p.1425-1443. doi: 10.1161/cir.0b013e31828b82aa.
Hmoud B, Singal AK, Kamath PS. Mesenteric venous thrombosis.. Journal of clinical and experimental hepatology. 2014; 4(3): p.257-63. doi: 10.1016/j.jceh.2014.03.052.
Oldenburg WA, Lau LL, Rodenberg TJ, Edmonds HJ, Burger CD. Acute Mesenteric Ischemia. Arch Intern Med. 2004; 164(10): p.1054. doi: 10.1001/archinte.164.10.1054.
Sugerencias y comentarios al correo: contacto@galenbook.com

