Actualizao 21 junio 2023
Introducción
La profilaxis es la base de una buena atención a instituir en pacientes críticos. Se entiende que este grupo de pacientes está sometido a diversas agresiones del medio ambiente, exposición a diferentes agentes infecciosos, fármacos y dispositivos (invasivos o no), además del decúbito restringido y obligatorio.
La realización de profilaxis mejora el pronóstico y tiene un impacto directo en la morbimortalidad de estos pacientes. Todo el equipo profesional de la unidad de cuidados intensivos (UCI) es responsable de controlar, adaptar e implementar esta gestión.
La falta de esta profilaxis es un indicador de mala calidad en la atención hospitalaria.
La profilaxis de la úlcera gástrica por estrés es una práctica común, especialmente en las UCI. Se estima que alrededor del 50% de los pacientes hospitalizados en sala común y aproximadamente el 90% de los pacientes de UCI se someten a algún tipo de profilaxis. Sin embargo, solo un pequeño porcentaje tiene sangrado gastrointestinal activo o potencial; a menudo, los medicamentos se usan sin una clara indicación de beneficio.
Epidemiología: 1.5-8.5% de los pacientes ingresados en cuidados intensivos tienen sangrado gastrointestinal asociado con úlceras por estrés.
(Ver – Gastritis crónica)
Factores de riesgo
Independientes:
- Ventilación mecánica por más de 48 horas (OR = 15.6).
- Coagulopatía (OR = 4.3).
Adicionales:
- Sepsis.
- Shock.
- Insuficiencia hepática.
- Insuficiencia renal.
- Trauma múltiple.
- Quemadura > 35% de la superficie corporal.
- Trasplante de órganos.
- Lesión cerebral o de la médula espinal.
- Historia de úlcera péptica.
- Antecedentes de hemorragia digestiva alta.
- Uso de glucocorticoides, especialmente si se asocian con AAS o AINEs.
Estratificación del riesgo
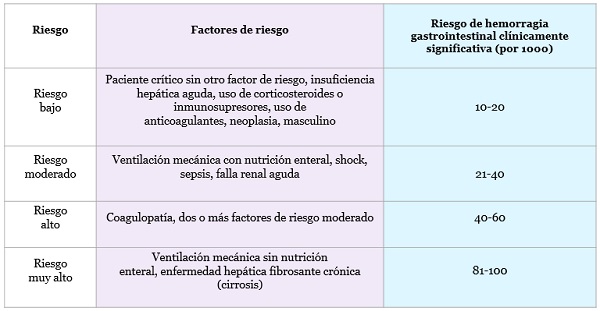
La reducción del riesgo de sangrado es directamente proporcional al riesgo de sangrado. En pacientes de muy alto riesgo (> 8% de probabilidad de sangrado), el uso de IBP o bloqueadores H2 reduce el riesgo de sangrado clínicamente significativo en un 3-5%, siendo este beneficio inferior al 1% entre pacientes de bajo riesgo. Recientemente, se propuso un nuevo esquema de estratificación, considerando los principales factores de riesgo (ver tabla a continuación). Hay varias clasificaciones en la literatura.
Clínica
Las úlceras por estrés deben sospecharse en pacientes críticamente enfermos que presentan hematemesis, melena o anemia. El sangrado digestivo se asocia con una mayor mortalidad.
Ocurren más comúnmente en el fondo y el cuerpo del estómago, pero pueden surgir en el antro, el duodeno y el esófago distal. Suelen ser superficiales y bien delimitadas, con sangrado en lámina por lesión del lecho capilar.
Profilaxis
Debe indicarse en pacientes críticamente enfermos con alto riesgo de sangrado gastrointestinal. Las recomendaciones con respecto a la definición de alto riesgo varían según guidelines. La nueva guía publicada en el 2020 recomienda la estratificación del riesgo como se muestra en la tabla anterior, indicando profilaxis en pacientes de alto o muy alto riesgo.
En pacientes de riesgo moderado puede estar indicada la profilaxis, según el caso, especialmente en aquellos con pluripatología.
Otra clasificación muy utilizada: Se considera de alto riesgo si:
- Coagulopatía: Definida por trombocitopenia < 50.000, INR > 1.5 o PTTa > 2 veces el control.
- Ventilación mecánica > 48 horas.
- Historia de úlcera o sangrado gastrointestinal en el último año.
- Traumatismo craneoencefálico, raquimedular o gran quemado.
- Dos o más de estos criterios:
- Sepsis, permanencia en UCI por más de 7 días.
- Sangrado gastrointestinal oculto durante 6 o más días.
- Uso de glucocorticoides (dosis > 250 mg de hidrocortisona/día o equivalente).
El uso de nutrición enteral parece reducir el riesgo de úlceras por estrés, aunque aún existe controversia al respecto.
La profilaxis parece reducir el riesgo de hemorragia, pero no la tasa de mortalidad e infección a los 90 días, según un estudio publicado recientemente.
Profilaxis farmacológica:
- Pacientes críticos con vía enteral disponible: La primera opción debe ser un inhibidor de la bomba de protones. Si no se tolera o está contraindicado, el bloqueador H2 es una alternativa.
- Pacientes críticos sin vía enteral disponible: Se puede elegir IBP o bloqueador H2 endovenoso.
- El uso de Misoprostol y Sucralfato no esta recomendado como profilaxis
Riesgos potenciales de la profilaxis farmacológica:
- Mayor riesgo de neumonía nosocomial.
- Mayor riesgo de infección por Clostridioides difficile.
Referencias bibliográficas
Cook DJ, Fuller HD, Guyatt GH, et al. Risk factors for gastrointestinal bleeding in critically ill patients. N Engl J Med. 1994; 330(6):337-41.
Madsen KR, Lorentzen K, Clausen N, et al. Guideline for stress ulcer prophylaxis in the intensive care unit. Dan Med J. 2014; 61(3):C4811.
Ye Z, Reintam Blaser A, Lytvyn L, et al. Gastrointestinal bleeding prophylaxis for critically ill patients: a clinical practice guideline. BMJ. 2020; 368:I6722.
Toews I, George AT, Peter JV, et al. Interventions for preventing upper gastrointestinal bleeding in people admitted to intensive care units. Cochrane Database Syst Rev. 2018; 6:CD008687.
Krag M, Marker S, Perner A, et al. Pantoprazole in patients at risk for gastrointestinal bleeding in the ICU. N Engl J Med. 2018; 379(23):2199-2208.
Sugerencias y comentarios al correo: contacto@galenbook.com

