Actualizado 24 octubre 2022
Definición
Lesión de la articulación tibiotarsiana por mecanismo de torsión que implica lesiones de ligamentos del tobillo.
Fisiopatología
Puede ser causado por un traumatismo que implique inversión o eversión del pie, asociado a mecanismos de rotación.
Anatomía
- La articulación del tobillo está formada por la tibia, fíbula y el talus.
- La articulación tiene estructuras de ligamentos medial y lateral que participan en la unión tibiofibular distal.
Complejo del ligamento medial
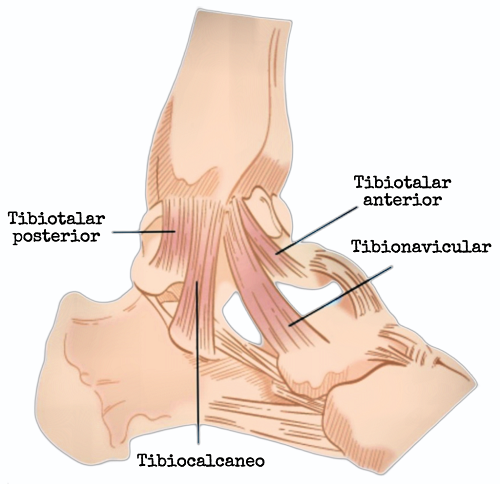
Ligamento deltoide que se divide en:
- Tibiotalar anterior.
- Tibiotalar posterior.
- Tibionavicular.
- Tibiocalcáneo.
Complejo del ligamento lateral
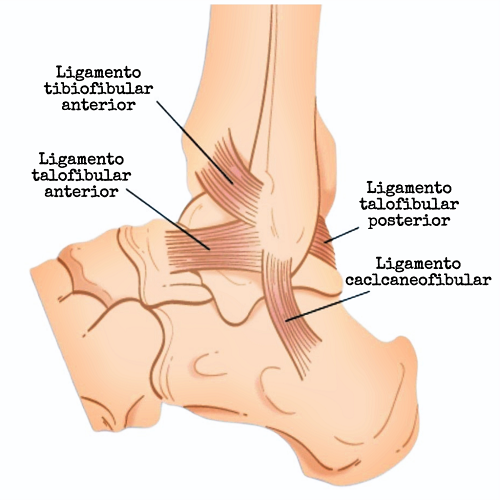
- Ligamento talofibular anterior que es el principal estabilizador de la traslación anterior del pie, estabilizador al estrés en varo en la flexión plantar y es el más afectado patológicamente por ser el más débil y menos rígido.
- Ligamento calcaneofibular el cual es el estabilizador de estrés primario en varo.
- Ligamento talofibular posterior, el más fuerte del complejo lateral, estabilizador de la rotación lateral del talus, además restringe la rotación externa y la traslación posterior del talus.
Complejo sindesmoide
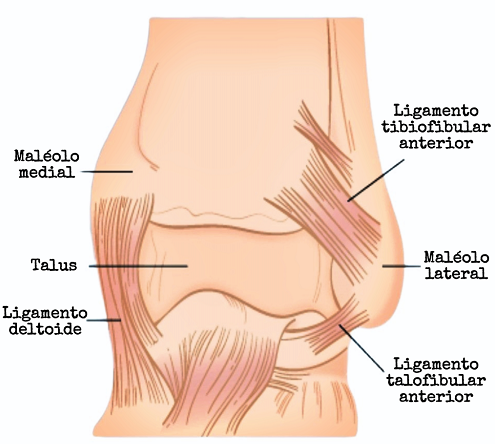
- Sindesmosis anterior: Ligamento tibiofibular anterior y ligamento interóseo, es el estabilizador a las fuerzas de rotación lateral del talus.
- Sindesmosis posterior: Ligamento tibiofibular posterior (más fuerte, 40% de resistencia) y ligamento transverso.
- La lesión de tobillo más frecuente (60 a 70%) afecta al complejo del ligamento lateral, principalmente al ligamento talofibular anterior (inversión, flexión plantar y rotación interna).
- La segunda lesión más frecuente (20%) es la combinación de lesiones del talofibular anterior y fibulocalcáneo (inversión y dorsiflexión).
- Lesiones asociadas: Lesiones parciales o completas de los tendones fibulares largo y corto, fracturas condrales del talus, lesiones del complejo del ligamento medial, fractura por avulsión del 5º metatarsiano.
Presentación clínica
Es la lesión traumática más frecuente en el deporte y en la población general, que corresponde al 85% de las lesiones de tobillo y 14 a 21% de todas las lesiones deportivas. Aproximadamente el 40% de las lesiones ocurren en baloncesto y el 25% en fútbol. Hay mayor incidencia relativa en mujeres, en la infancia y adolescencia.
Cuadro clínico:
Ser capaz de caminar después de un esguince de tobillo generalmente excluye una fractura. Si hay un dolor muy fuerte y evoluciona con mucha hinchazón rápidamente, sugiere que se ha producido una rotura de ligamentos.
Marcadores de gravedad:
- Incapacidad para soportar la carga.
- Lesiones asociadas.
- Edema y equimosis graves.
Examen físico
- La ectoscopia identifica deformidades, edema y equimosis en el pie y el tobillo.
- La palpación de las estructuras óseas debe realizarse desde la región proximal de la pierna hasta la región distal del pie. Algunas lesiones de sindesmosis pueden cursar con fracturas de peroné alto, que representan lesiones graves y requieren tratamiento quirúrgico.
- También se debe realizar palpación de pulsos periféricos, evaluación de perfusión y estado neurológico de la extremidad.
- La evaluación de las condiciones de la piel es importante. En casos de lesiones más graves pueden existir flictenas.
- Las pruebas para evaluar la estabilidad de los ligamentos del tobillo son de mayor importancia después de que haya mejorado el dolor y el edema de la fase aguda.
- En la presentación inicial, el examen debe servir para identificar las lesiones asociadas y clasificar la gravedad de los esguinces.
Pruebas de estabilidad
Tienen mejor precisión después de 5 días del traumatismo, ya que hasta 2 días el dolor, el espasmo muscular y el edema reducen la capacidad de la prueba para descartar una lesión de ligamentos:
- Prueba del cajón anterior: Se puede evaluar con radiografías de esfuerzo, debe hacerse en discreta flexión plantar, el examinador coloca una mano fijando el pie y la otra mano fijando la pierna e intenta promover el movimiento del pie hacia adelante. El desplazamiento del talus hacia el frente de las pinzas sugiere compromiso del ligamento talofibular anterior.
- Prueba de inclinación lateral del talus: En esta prueba una mano fija el extremo distal de la pierna y la otra envuelve el retropié, aplicando una fuerza en varo. La apertura en varo en el lado lesionado indica lesión del ligamento, además la inclinación del talus mayor de 8° en la comparativa también indica lesión del ligamento.
- Prueba de compresión: En esta prueba se realiza compresión de la tibia y el peroné en su tercio medio. El paciente informa dolor en el tobillo, lo que sugiere una lesión en la sindesmosis (la compresión proximal abre la pinza distalmente).
Enfoque diagnóstico
Algunos protocolos sugieren la indicación de exámenes de imagen sólo en determinadas situaciones. Sin embargo, existe desacuerdo en cuanto al papel de estas estrategias y en la práctica médica siempre se realizan métodos de imagen para descartar fracturas en pacientes con trauma a nivel del tobillo.
Criterios de Ottawa para la realización de radiografías: Dolor presente cerca de uno o ambos maléolos, asociado a uno o más de los siguientes ítems:
- Edad mayor de 55 años.
- Incapacidad para soportar peso.
- Dolor a la palpación del borde posterior o punta de uno o ambos maléolos.
Estudios de rutina:
- Radiografía simple: Ordenadas en AP + perfil + AP verdaderas (con rotación interna de 15 grados). Las radiografías de pie o pierna deben ser dirigidas después de realizar el examen físico.
- Radiografías de estrés: Ordenadas para evaluar lesiones de ligamentos. Evaluado durante la prueba del cajón anterior y la prueba de inclinacion lateral del talus.
- Resonancia magnética: Importante, especialmente en esguinces severos, para la evaluación de lesiones condrales asociadas. Permite la evaluación de las lesiones de ligamentos presentes y sus patrones. También evalúa lesión condral, contusión ósea, fracturas ocultas, lesiones tendinosas, síndrome del seno tarsiano y síndrome del impacto.
Clasificación
- Lesión aguda
- Grado I (leve):
- Estiramiento traumático de los ligamentos, pero se mantienen intactos.
- Dolor y edema discretos, sin pérdida funcional del tobillo.
- Pruebas de estrés negativas.
- Grado II (moderado):
- Ruptura parcial de ligamentos.
- Dolor y dificultad para marchas más intensas.
- Actividad funcional limitada y tobillo inestable.
- Evidencia de sangre subcutánea.
- Grado III (grave):
- Ruptura completa de ligamentos.
- El paciente no puede apoyarse en el suelo.
- Gran edema, dolor e incapacidad funcional del tobillo.
- Grado I (leve):
- Lesión aguda (clasificación de Clanton)
- Tipo 1: Tobillo estable al examen físico.
- Tipo II: Tobillo inestable al examen fisico.
- Grado 1: Paciente anciano o no deportista. Tratamiento funcional.
- Grado 2: Deportista o paciente de alta demanda.
- Tipo A: Radiografía con pruebas de esfuerzo negativas. Tratamiento funcional.
- Tipo B: Radiografía con prueba de esfuerzo positiva. Tratamiento quirúrgico.
- Tipo C: Inestabilidad subtalar. Tratamiento quirúrgico.
Lesión crónica
Inestabilidad funcional:
- Sensación subjetiva de inestabilidad, sin detección objetiva de movimiento anormal.
- Daño en las terminaciones nerviosas de los ligamentos y cápsula, generando un déficit propioceptivo.
Inestabilidad mecánica:
- Movimiento anormal en la articulación, además de límites del movimiento fisiológico.
- Laxitud de ligamentos.
Criterios diagnósticos
El diagnóstico es clínico y puede complementarse con pruebas de imagen, excluyendo otras lesiones y mostrando lesiones del ligamento del tobillo.
Diagnostico diferencial
- Fracturas del talus.
- Fracturas de tobillo.
- Lesiones condrales del talus.
- Lesiones del talón de aquiles.
- Fracturas de la base del 5º metatarsiano.
- Fracturas del cuboides.
- Fracturas naviculares.
- Fractura-luxación de Lisfranc.
- Fracturas diafisarias de la tibia.
- Fracturas de pilón tibial.
Seguimiento
Indicaciones de hospitalización: Los pacientes con esguinces de tobillo se manejan de forma ambulatoria y solo tienen indicación de cirugía en situaciones excepcionales.
Indicaciones de alta: Los pacientes con esguinces de tobillo son dados de alta del servicio de urgencias después de la exclusión de fracturas.
Enfoque terapéutico
El abordaje terapéutico debe contemplar el grado de lesión y el nivel de actividad deportiva del paciente. Hay una tendencia al tratamiento conservador con indicación de cirugía solo en lesiones grado III en deportistas de alto rendimiento.
Las lesiones de grado I y II se manejan con tratamiento funcional, que incluye protección, reposo, hielo, compresión (vendaje elástico para minimizar el edema) y elevación (elevación del tobillo al nivel del corazón) (protocolo PRICE).
Aplique una compresa fría 5 veces al día durante 20 minutos en el sitio de la lesión para analgesia, reducción del edema y atenuación del espasmo muscular.
La inmovilización con restricción de carga se puede utilizar durante 1-2 semanas, y se pueden utilizar muletas hasta que el paciente pueda caminar con apoyo. Tras la mejoría del estado inicial, se debe realizar fisioterapia encaminada a ganar amplitud de movimiento, entrenamiento de propiocepción, estiramiento del tríceps sural y fortalecimiento del peroné.
Las lesiones grado I y II suelen mejorar significativamente en 1 a 2 semanas.
El manejo incorrecto de los esguinces con falta de restauración de la propiocepción puede provocar esguinces repetidos e inestabilidad crónica del tobillo. En general, la mejoría clínica ocurre al final de la tercera o cuarta semana.
Lesion grado III
- Controversial.
- La reparación quirúrgica ha sido indicada por algunos profesionales del deporte.
- El tiempo de recuperación puede tardar hasta 6 meses en promedio.
El tratamiento quirúrgico de la inestabilidad crónica del tobillo que fracasó con el tratamiento conservador puede incluir ligamentoplastia o derivaciones tendinosas.
Guia terapeutica
Directrices generales
- El abordaje terapéutico debe contemplar el grado de lesión y el nivel de actividad deportiva del paciente. Hay una tendencia al tratamiento conservador con indicación de cirugía solo en lesiones de grado III en deportistas de alto rendimiento.
- Las lesiones grado I y II se manejan con tratamiento funcional, que incluye el protocolo PRICE.
- Alta de urgencia tras exclusión de fracturas con solicitud electiva de RM para pacientes con esguinces severos con el fin de excluir lesiones condrales que requieran tratamiento específico.
- Tras la mejoría del estado inicial, se debe realizar fisioterapia encaminada a ganar amplitud de movimiento, entrenamiento de propiocepción, estiramiento del tríceps sural y fortalecimiento del peroné.
Tratamiento no farmacológico
- Inmovilización con restricción de carga durante 1-2 semanas, asociada al uso de muletas hasta que el paciente pueda caminar con apoyo. Elige una de las siguientes opciones:
- Ortesis de bota.
- Férula en forma de bota.
- Férula en forma de U.
- Hielo local 5 veces al día, durante 20 minutos.
- Elevación de extremidades y reposo relativo.
Tratamiento farmacológico
- Analgésicos comunes: Elija una de las siguientes opciones:
- Dipirona 500-1000 mg VO hasta cada 4 horas en caso de dolor.
- Paracetamol 500-1000 mg VO hasta cada 6 horas en caso de dolor.
- Medicamentos antiinflamatorios no esteroideos: Dolor leve a moderado: Elija una de las siguientes opciones:
- Ibuprofeno 200 a 600 mg/dosis VO hasta cada 6 horas, hasta por 7 días.
- Ketoprofeno 100 mg/dosis VO cada 12 horas, hasta por 7 días.Diclofenaco potásico 50 mg/dosis por vía oral cada 8-12 horas, hasta por 7 días.
- Naproxeno 250 a 500 mg/dosis VO cada 12-24 horas, hasta por 7 días.
- Indometacina 50 mg VO cada 6-12 horas, hasta por 7 días.
- Meloxicam 7.5 a 15 mg/dosis VO una vez al día, hasta por 7 días.
- Piroxicam 10 a 20 mg/dosis VO una vez al día hasta por 7 días.
- Tenoxicam 20 mg/dosis VO una vez al día hasta por 7 días.
- Celecoxib 100 a 200 mg/dosis VO hasta cada 12 horas, hasta por 7 días.
- Nimesulida 50 a 100 mg/dosis VO cada 12 horas o 200 mg/dosis cada 24 horas hasta por 7 días.
- Opiáceo: Dolor moderado (asociado a los analgésicos anteriores): Elija una de las siguientes opciones:
- Tramadol 50 mg VO hasta cada 6 horas, en caso de dolor intenso.
- Codeína 30 a 60 mg/dosis VO hasta cada 6 horas, en caso de dolor intenso.
- Oxicodona 10 a 30 mg/dosis VO cada 12 horas, en caso de dolor intenso.
Referencias bibliográficas
Maughan KL. Ankle sprain. [internet]. Eiff P, O’Connor FG, eds. UpToDate. Waltham, MA: UpToDate Inc.
Canale ST, Beaty JH, Azar FM. Campbell’s operative orthopaedics. 13ª ed. Philadelphia: Saunders, 2017.
Tornetta P, et al. Rockwood & Green Fractures in Adults. 9th ed. Lippincott: Williams & Wilkins, 2019.
Sugerencias y comentarios al correo: contacto@galenbook.com

