Actualizado 30 abril 2023
Definición
Síndrome clínico asociado a la aparición de síntomas gastrointestinales tras la ingestión de lactosa. Puede o no ser secundaria a la malabsorción intestinal de lactosa.
Fisiopatología
La lactosa es el principal carbohidrato de la leche humana y de otros mamíferos, siendo una importante fuente de energía en la infancia y la edad adulta.
La digestión y absorción de la lactosa ocurre por la acción de la lactasa, expresada por los enterocitos en el vértice del borde en cepillo del intestino delgado, especialmente en el yeyuno medio.
Esta enzima escinde la lactosa en glucosa y galactosa, que son transportadas activamente por el cotransportador de sodio/glucosa (galactosa), SGLT1, a los enterocitos y posteriormente a los capilares del tracto gastrointestinal por difusión facilitada.
En situaciones de alta concentración también interviene otro transportador llamado GLUT2.
La baja actividad enzimática de la lactasa permite que una gran cantidad de lactosa llegue al colon, donde es convertida en ácidos grasos de cadena corta (acetato, butirato y propionato) e hidrógeno por las bacterias intestinales.
La presencia de productos de fermentación y lactosa no digerida ejerce un efecto osmótico sobre la mucosa colónica, provocando diarrea y aumento de la producción de gases.
La probabilidad de que la malabsorción de lactosa provoque intolerancia depende de múltiples factores, como:
- Velocidad de tránsito intestinal.
- Cantidad de lactosa ingerida.
- Expresión de lactasa en el borde en cepillo.
- Antecedentes de trastornos del tracto gastrointestinal (ej. sindrome de intestino irritable, enfermedad de Crohn).
- Antecedentes de cirugías en el tracto gastrointestinal.
- Composición de la microbiota intestinal.
- Trastornos de ansiedad.
Etiología
Deficiencia congénita de lactasa
Un raro trastorno autosómico recesivo caracterizado por la ausencia de actividad de la enzima lactasa desde el nacimiento, lo que impide la lactancia materna exclusiva. Puede cursar con nefrocalcinosis e hipercalcemia.
Deficiencia de lactasa adquirida primaria
Hipolactasia primaria del adulto o deficiencia oncogenética de lactasa, que provoca una disminución de la actividad enzimática de la enzima lactasa por determinación genética. Causa más frecuente de malabsorción intestinal de lactosa.
Deficiencia de lactasa neonatal
Niveles bajos de lactasa asociados con la prematuridad, que generalmente afectan a los bebés que nacen entre las 28 y las 34 semanas.
Malabsorción de lactosa secundaria:
- Giardiasis.
- Sobrecrecimiento bacteriano del intestino delgado.
- Enfermedad celiaca.
- Enfermedad de Crohn con afectación del intestino delgado superior.
- Resecciones de intestino delgado superior.
- Enteritis actínica.
Presentación clínica
Se estima que alrededor del 68 % de las personas tienen malabsorción de lactosa, siendo las tasas más bajas en los países nórdicos (Dinamarca: 5 %) y las más altas en los países del Este (Corea y China: cerca del 100 %).
La mayoría de los pacientes desarrollan síntomas en la adolescencia tardía o en la edad adulta.
Cuadro clínico
La cantidad de lactosa necesaria para desencadenar los síntomas varía de individuo a individuo, dependiendo de la porción de lactosa ingerida, el grado de deficiencia de lactasa y el tipo de alimento con el cual la lactosa fue ingerida.
El cuadro clínico es caracterizado por:
- Dolor y distensión abdominal.
- Diarrea (menos común en adultos).
- Meteorismo.
- Náuseas.
- Flatulencia después de la ingestión de lactosa.
Las personas con tránsito intestinal más rápido tienden a ser más sintomáticas.
La ingesta simultánea de lactosa con alimentos más grasos reduce los síntomas debido al retraso en el vaciamiento gástrico.
Enfoque diagnóstico
Test de tolerancia oral a la lactosa
Medición de glucosa antes y después de 30 y 60 minutos de ingesta de 50 g de lactosa.
Se considera una prueba positiva si el paciente desarrolla síntomas o si no se observa un aumento de glucosa en sangre de al menos 20 mg/dL.
Test de hidrógeno/metano espirado con lactosa
Se considera positivo un aumento de 20 ppm en la producción de hidrógeno o 10 ppm en la producción de metano desde la línea de base. Tiene una sensibilidad del 78% y una especificidad del 98%.
Cribado de polimorfismo genético C/C (-13910)
La presencia del genotipo C/C tiene una sensibilidad del 88 % y una especificidad del 90 % para la deficiencia de lactasa adquirida primaria.
En la población caucásica, la persistencia de la enzima lactasa en la edad adulta está determinada por la mutación LCT-13’910:C→T, «T» de «tolerancia») en el cromosoma 2 (LCT-13’910:TT).
Los pacientes que no pueden expresar la enzima lactasa tienen dos alelos LCT-13’910:C.
Los individuos heterocigóticos LCT-13’910:CT tienen un fenotipo intermedio.
Puede haber una reducción en el pH fecal a < 6 y un aumento en la brecha osmolar fecal a > 125 mOsm/kg.
Excluya las causas secundarias según sea necesario:
- ELISA para Giardia en las heces.
- EPF (3 muestras).
- Antiendomisio IgA.
- IgA.
- Anti-transglutaminasa IgA.
Evaluar la necesidad de realizar test de hidrógeno/metano en aliento con glucosa para descartar sobrecrecimiento bacteriano en el intestino delgado.
Endoscopia digestiva alta con biopsia de duodeno/yeyuno
Sólo se justifica cuando se sospechan causas secundarias.
Aunque es posible medir la lactasa en los tejidos, la enzima tiene una distribución irregular en el intestino, por lo que no es una medida fiable.
Criterios diagnóstico
Intolerancia primaria a la lactosa
Presencia de síntomas como dolor abdominal, meteorismo o diarrea en pacientes con malabsorción de lactosa documentada tras la ingesta de lactosa, que mejoran tras la retirada/reducción de la lactosa de la dieta.
Definiciones adicionales:
- Intolerancia funcional a la lactosa: Presencia de síntomas como dolor abdominal, meteorismo o diarrea en pacientes sin malabsorción de lactosa, tras la ingesta de lactosa.
- Deficiencia de lactasa: Deficiencia en la expresión de la enzima lactasa en el intestino delgado.
- Malabsorción de lactosa: Cualquier causa de falla en el proceso de digestión y/o absorción de lactosa en el intestino delgado, ya sea primaria o secundaria. No se refiere a la presencia de síntomas.
Diagnóstico diferencial
- Uso de Acarbosa.
- Malabsorción de otros carbohidratos: manitol, fructosa, sorbitol.
- Alergia a la leche de vaca.
- Síndrome del intestino irritable.
- Sobrecrecimiento bacteriano del intestino delgado.
- Enfermedad celiaca.
- Diarrea funcional.
- Enfermedad de Crohn.
Seguimiento
- Se sugiere orientación nutricional.
- Preste atención al riesgo de osteoporosis, especialmente entre las mujeres mayores.
Enfoque terapéutico
En general, se recomienda una dieta baja en lactosa.
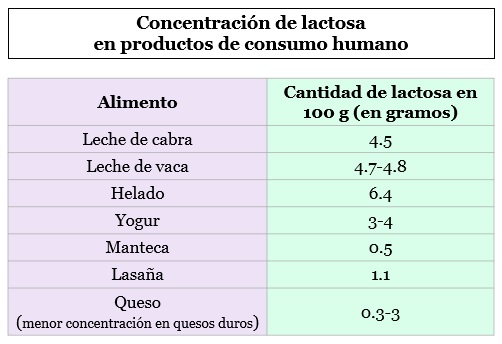
Sin embargo, la mayoría de los pacientes con intolerancia a la lactosa toleran un consumo de hasta 250 ml de leche de vaca o el equivalente (12 g de lactosa) al día.
Además de los productos lácteos, algunos edulcorantes artificiales, panes y similares pueden contener lactosa.
Los medicamentos que contienen lactosa en la composición se pueden usar normalmente.
El uso de derivados de la soya es una opción como sustitutos de la leche.
En presencia de causas secundarias, la causa subyacente debe ser tratada.
También se debe instituir la suplementación con lactasa en las comidas que contienen lactosa para reducir los síntomas.
Evaluar la necesidad de suplementos de calcio y vitamina D. Sugerir un aumento en la ingesta de verduras ricas en calcio, como el brócoli, la soya, el col rizado, la espinaca, entre otros.
Las personas con síndrome del intestino irritable asociado pueden beneficiarse de la dieta FODMAP, que requiere la supervisión de un nutricionista.
FODMAP es una abreviatura compuesta por las palabras: Fermentable Oligosacáridos Disacáridos Monosacáridos y Polioles. Cuando hablamos de dieta FODMAP nos referimos a una herramienta terapéutica que aplicamos en ciertos casos y que consiste en eliminar estos componentes de la dieta.
Prescripción ambulatoria
Recomendaciones
- Orientar al paciente, si es posible, a evitar la ingesta de leche y derivados que contengan lactosa.
- La enzima lactasa debe ofrecerse poco antes o durante la ingesta de leche, derivados o alimentos que contengan lactosa.
- La mayoría de los pacientes con intolerancia a la lactosa toleran un consumo de hasta 250 ml de leche de vaca o equivalente (12 g de lactosa) al día.
Tratamiento farmacológico
Lactasa (9.000 o 10.000 FCC/comprimido) 1-3 comprimidos orales, administrados hasta 15 minutos antes o concomitantemente con la ingesta de leche o derivados que contengan lactosa. La dosis puede variar entre diferentes individuos y también se puede ajustar dependiendo de la cantidad de lácteos ingeridos en cada comida.
Lactasa (4.000 o 10.000 FCC/sobre) diluir el contenido de un sobre en agua, directamente en la leche o en preparados lácteos y consumir al ingerir productos de origen lácteo. En caso de alimentos sólidos, se puede rociar el sobre.
(Ver – Síndrome de intestino irritable)
Referencias bibliográficas
Walsh J, et al. Differentiating milk allergy (IgE and non-IgE mediated) from lactose intolerance: understanding the underlying mechanisms and presentations. Br J Gen Pract. 2016; 66(649):e609-11.
Misselwitz B, Butter M, Verbeke K, et al. Update on lactose malabsorption and intolerance: pathogenesis, diagnosis and clinical management. Gut. 2019; 68:2080-91.
Suchy FJ, Brannon PM, Carpenter TO, et al. National Institutes of Health Consensus Development Conference: lactose intolerance and health. Ann Intern Med. 2010; 152:792.
Deng Y, et al. Lactose intolerance in adults: biological mechanism and dietary management. Nutrients. 2015; 7(9):8020-35.
Sugerencias y comentarios al correo: contacto@galenbook.com

