Actualizado 29 junio 2024
Nombre de la sustancia
- Midazolam
Presentación
- Ampollas de 15 mg/3 mL, 5 mg/5 mL y 50 mg/10 mL.
Cómo prescribir
- 50 mL (250 mg/50 mL) de Midazolam + 200 mL de SF al 0.9% o SG al 5%. Concentración: 1 mg/mL.
- 40 mL (200 mg/40 mL) de Midazolam + 60 mL de SF al 0.9% SF o SG al 5%. Concentración: 2 mg/mL.
- 50 mL (250 mg/50 mL) de Midazolam puro. Concentración: 5 mg/mL.
Dosis
- Sedación de pacientes intubados/ventilados:
- Ataque: 10-50 microgramos/kg (rango de dosis 0.5-4 mg) inyección intravenosa lenta o infusión durante varios minutos; repetir cada 5-15 minutos si es necesario.
- Mantenimiento: 20-600 microgramos/kg/hora en infusión (máximo 15 mg/hora).
Ajuste de la bomba de infusión
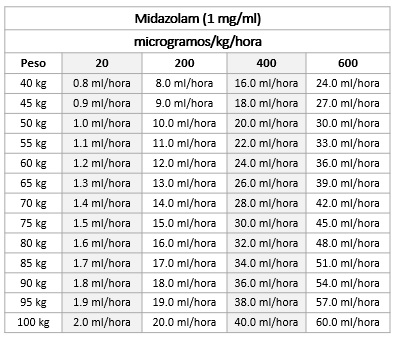
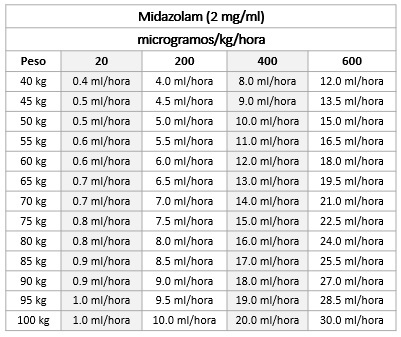
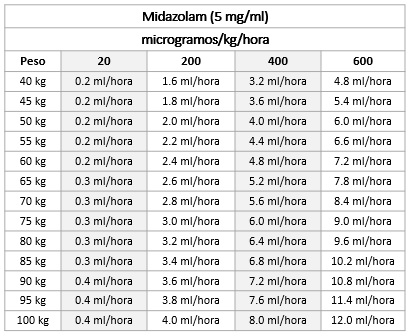
Indicaciones
- Sedación de la conciencia antes y durante procedimientos diagnósticos o terapéuticos con o sin anestesia local (IV).
- Premedicación antes de la inducción anestésica (incluida la administración IM o rectal en niños).
- Componente sedante en combinación con anestesia en adultos (no debe utilizarse para la inducción anestésica en niños).
- Sedación en unidades de cuidados intensivos.
Contraindicaciones
- Hipersensibilidad documentada.
- Intoxicación aguda por alcohol.
- Glaucoma agudo de ángulo cerrado.
- Uso intratecal/peridural (formulaciones que contienen conservantes, como alcohol bencílico).
- Inhibidores potentes de CYP3A4, incluyendo amprenavir, atazanavir, darunavir, indinavir, lopinavir, ritonavir, nelfinavir, saquinavir, tipranavir, o midazolam oral o inyectable con fosamprenavir.
Cuidados en la administracion
- Administrado mediante bomba de infusión.
- Administrar la dosis de carga en al menos 2 minutos.
- Espere al menos 2 minutos para ajustar las dosis al efecto deseado.
- Una dosis excesiva o una infusión demasiado rápida pueden provocar un paro respiratorio.
- Tener disponible equipo de reanimación y monitorear de cerca al paciente hasta que se conozcan los efectos de la administración intravenosa.
- Vigile la irritación y la infiltración.
- La extravasación puede causar daño tisular y necrosis.
Referencias bibliográficas
Madhok, J, Mihm FG. Rethinking sedation during prolonged mechanical ventilation for coronavirus disease 2019 respiratory failure. Anesth Analg. 2020; 131(2):e123-e124.
Nunes RR. Monitoring of anesthetic status. In: Carneiro AF, Albuquerque MAC, Nunes RR. Basis of intravenous anesthesia. Rio de Janeiro: SBA, 2016. 41-50.
IBM Micromedex® Healthcare Series. Midazolam Hydrochloride.[Internet]. Greenwood Village, Colo.: Thomson Healthcare. (Accessed on Sept 13, 2021).
Vuyk J, Sitsen E, Reekers M. Intravenous anesthetics. In: Grooper MA, Cohen NH, Eriksson LI, et al. Miller’s Anesthesia. Philadelphia: Elsevier, 2019. 638-679.
Dershwitz M, Rosow CE. Intravenous anesthetics. In: Longnecker DE, Mackey SC, Newman MF, et al. Anesthesiology. New York: McGraw-Hill Education, 2018. 636-650.
Sugerencias y comentarios al correo: contacto@galenbook.com


