Actualizado 23 mayo 2023
Definición
La paracentesis es un procedimiento en el que se extrae líquido del peritoneo con fines diagnósticos y/o terapéuticos.
- Paracentesis diagnóstica: Aspiración de un pequeño volumen de líquido del peritoneo para ayudar en el diagnóstico y tratamiento de la ascitis y otras afecciones intraabdominales.
- Paracentesis terapéutica: Extracción de un gran volumen de líquido del peritoneo para aliviar los síntomas causados por la ascitis.
- Paracentesis de gran volumen : Extracción de > 5 L de líquido del peritoneo durante un procedimiento.
Indicaciones
Paracentesis diagnóstica
- Ascitis de nueva aparición.
- Sospecha de peritonitis bacteriana espontánea (PBE).
La PBE oculta es frecuente en pacientes con ascitis y cirrosis, y los retrasos en el diagnóstico aumentan la mortalidad.
Paracentesis terapéutica
- Ascitis a tensión o grande (tratamiento de primera línea).
- Dificultad respiratoria o malestar abdominal asociado con ascitis.
- Ascitis refractaria (se puede repetir aproximadamente cada 2 semanas).
- Ascitis relacionada con malignidad.
- Si los diuréticos están contraindicados.
Contraindicaciones
- Absolutas: Ninguna.
- Relativas:
- Embarazo.
- Infección de la piel sobre el sitio del procedimiento.
- Coagulopatía severa.
- Distensión u obstrucción intestinal.
- Paciente que no coopera.
La transfusión de factores de coagulación y/o plaquetas antes de la paracentesis en pacientes con coagulopatía no se recomienda de forma rutinaria a menos que haya CID activa.
Enumeramos las contraindicaciones más importantes. La selección no es exhaustiva.
Puntos de referencia y posicionamiento
Puntos de referencia
Elija un sitio de entrada de la aguja que evite las cicatrices abdominales, los vasos sanguíneos subyacentes y la piel inflamada o infectada . Los sitios preferidos incluyen:
- Línea media:
- Sitio de entrada de la aguja: 2 cm por debajo del ombligo.
- Ángulo de trayectoria: Determinado por examen de ultrasonido.
- Cuadrante inferior: Cuadrante inferior derecho o cuadrante inferior izquierdo.
- Sitio de entrada de la aguja: 4–5 cm cefálico y 4–5 cm medial a la espina ilíaca anterosuperior.
- Ángulo de trayectoria: Determinado por examen de ultrasonido.
Posicionamiento
- Ascitis de gran volumen: El paciente está en decúbito supino con la cabecera de la cama elevada.
- Ascitis de pequeño volumen:
- El paciente está en posición de decúbito lateral.
- El paciente está boca abajo, en una posición de manos y rodillas (raro).
Guiado por ultrasonido
Recomendado porque puede localizar colecciones de líquidos, informar sobre la posición del paciente e identificar condiciones que aumentan el riesgo del procedimiento.
- Utilice Doppler de flujo en color para identificar los vasos sanguíneos evitables en la pared abdominal.
- Guía estática (más común): El sitio óptimo de entrada de la aguja se identifica y marca antes de la preparación de la piel.
- Guía dinámica: Guía ultrasónica en tiempo real de los movimientos de la aguja, (ej. para pequeños volúmenes de líquido y/o vísceras agrandadas).
Considere realizar una paracentesis bajo guía ecográfica para reducir el riesgo de complicaciones graves y mejorar las tasas de éxito.
Lista de verificación del equipo
Todos los pacientes
- Máquina de ultrasonido.
- Cubierta de sonda de ultrasonido estéril.
- Bata y guantes estériles.
- Gasa esterilizada.
- Paños estériles
- Máscara quirúrgica.
- Solución antiséptica.
- Vendaje oclusivo.
- Anestesia local.
- Jeringa de 5ml.
- Aguja de calibre 18 para dibujar.
- Aguja calibre 25 para administración.
Paracentesis diagnóstica
- Aguja de calibre 20–22 de 1.5 pulgadas.
- Aguja espinal de calibre 18–22 de 3.5 pulgadas para pacientes obesos.
- Jeringa de 60 ml para toma de muestras.
- Frascos de hemocultivo.
Paracentesis terapéutica
- Juego preempaquetado, (ej. aguja de calibre 18 con catéter de 8 Fr precargado).
- O catéter intravenoso periférico de calibre 14–18.
Instalación de drenaje (si se indica)
- Llave de paso de tres vías.
- Tubería de alta presión.
- Bolsa de drenaje o recipiente al vacío.
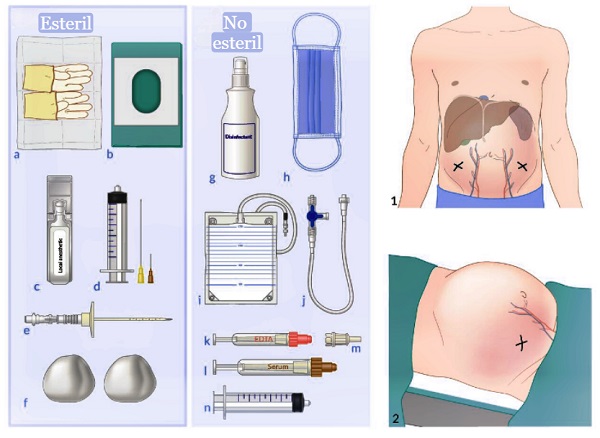
Materiales estériles (izquierda)
a. Guantes
b. Campo quirúrgico fenestrado
c. Anestésico local
d. Jeringa y agujas para infiltración superficial y profunda de anestésico local
e. Aguja y catéter de paracentesis
f. Gasa
Materiales no estériles (centro)
g. Antiséptico
h. Mascarilla
i. Sistema de drenaje
j. Llave de paso de tres vías y tubería de recolección de fluidos
k–l. Viales de recolección de muestras
m. Adaptador para recolección de muestras
n. Jeringa para colección de muestra
Inserción y posicionamiento (derecha)
1. Sitio de inserción: típicamente en los cuadrantes inferiores, ~ 4–5 cm en dirección cefálica y ~ 4–5 cm medial a la espina ilíaca anterosuperior.
2. Colocación: el paciente suele estar en decúbito supino, ya sea completamente plano o con la parte superior del cuerpo ligeramente elevada.
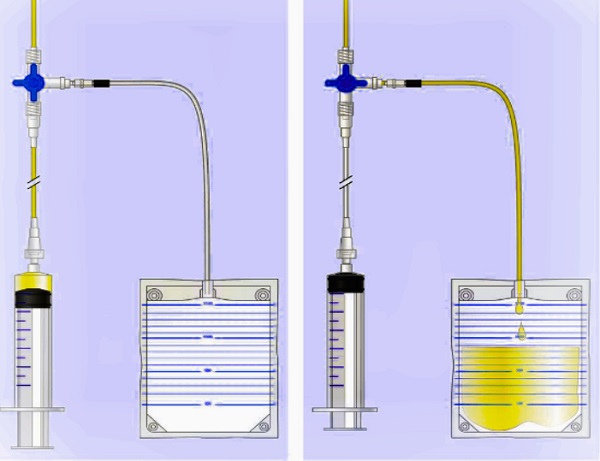
Una llave de paso de tres vías (Three-way tap) es un dispositivo que permite ajustar el flujo de fluido o aire entre tres puertos diferentes (en tres configuraciones posibles).
A menudo se usa en procedimientos como la toracocentesis o la paracentesis, en los que se extrae líquido o aire de las cavidades del cuerpo.
En esta ilustración, cada una de las tres palancas pequeñas en la manija azul de la llave de paso de tres vías indica la posición de un puerto.
Izquierda: El mango azul se gira para cerrar la bolsa de drenaje.
La jeringa se puede utilizar para aspirar fluido o aire desde el puerto de entrada.
Derecha: El mango azul se gira para cerrar la jeringa.
El líquido o el aire del puerto de entrada pueden entrar libremente en la bolsa de drenaje.
El mango también se puede girar a una tercera posición para permitir el flujo bidireccional entre la jeringa y la bolsa de drenaje.
La posición que permite el flujo entre los tres puertos simultáneamente no es posible en una llave de paso de tres vías (a diferencia de una llave de paso de cuatro vías).
Preparación
- Asegúrese de que el paciente haya orinado.
- Prepare la máquina de ultrasonido.
- Realizar ecografía abdominal.
- Determine la posición óptima del paciente y el sitio de entrada.
- Mida la profundidad entre el tejido blando y el líquido.
- Marque el sitio de entrada propuesto y asegúrese de que el paciente permanezca en esta posición.
- Realice la preparación de la piel y mantenga un campo estéril.
- Monte la aguja, la llave de paso y la jeringa adecuadas.
- Infiltración de anestesia local en un solo punto para incluir el peritoneo.
- Considere el monitoreo cardíaco.
Procedimiento
- Tire de la piel 2 cm caudalmente antes de la inserción de la aguja (técnica Z-track).
2. Inserte la aguja perpendicular a la piel en la ubicación marcada.
3. Aplique presión negativa sobre el émbolo de la jeringa y avance lentamente hasta que vuelva el líquido.
4. Avance otros pocos milímetros, luego fije la aguja en este lugar o deslice el catéter fuera de la aguja.
5. Paracentesis diagnóstica: Aspire 60 ml de líquido en jeringas grandes.
6. Paracentesis terapéutica: Conecte un tubo de alta presión desde la aguja hasta el sistema de drenaje.
7. Paracentesis de gran volumen: Infusión de albúmina dosis durante o inmediatamente después del procedimiento.
8. Una vez que se complete la recolección de líquido, retire la aguja o el catéter.
9. Aplicar un vendaje oclusivo.
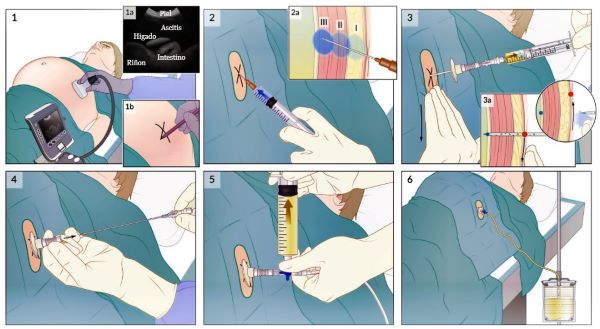
1. Los órganos en riesgo de procedimiento y las colecciones de líquido se identifican con ultrasonido(1a). Se determina el sitio óptimo de inserción de la aguja y se coloca una marca en la piel (1b).
2. Se inyecta anestesia local en la piel y el tejido subcutáneo alrededor del sitio de inserción (I), la musculatura (II) y el peritoneo (III).
3. La piel se tira hacia abajo aprox. 2 cm y la aguja de paracentesis se inserta en la piel y se avanza mientras se aplica presión negativa al émbolo. La presencia de líquido en la jeringa indica que la aguja ha entrado en la cavidad peritoneal. (3a) Técnica de vía en Z: se tira de la piel hacia abajo antes de insertar la aguja de paracentesis para que el sitio de inserción de la piel (punto rojo) ya no se alinee con el sitio de entrada peritoneal (punto azul) después de retirar la aguja y el catéter, evitando así fuga de líquido.
4. La unidad de aguja y catéter se avanza unos milímetros más, se desliza el catéter fuera de la aguja hacia la cavidad peritoneal y se retira la aguja.
5. Se conecta una llave de paso de tres vías al catéter y se aspiran 60 ml de líquido para estudios de diagnóstico.
6. Si se planea una paracentesis terapéutica, el catéter se conecta a un sistema de drenaje con tubería de alta presión.
Trampas y solución de problemas
Se puede prevenir lo siguiente mediante el uso de guía por ultrasonido en tiempo real y sistemas de aguja y catéter con puertos laterales (ej. aguja de Caldwell) para mejorar el flujo.
Interrupción del flujo de fluidos
- Causa: Probable obstrucción, por ejemplo, catéter torcido, orificio obstruido por epiplón u otra estructura intraabdominal.
- Manejo: Inyecte una pequeña cantidad de líquido intraperitoneal a través de la aguja o el catéter y luego vuelva a intentar la aspiración.
Sin flujo de fluido
- Causas:
- Obstrucción.
- Pequeño volumen de líquido o líquido loculado, u obstrucción.
- Gestión:
- Retraiga la aguja al nivel de la piel y rediríjala.
- Considere la guía de ultrasonido en tiempo real.
No cambie la posición de la aguja mientras la punta está dentro del peritoneo, ya que puede dañar el intestino, el epiplón y/o los vasos sanguíneos.
Lista de verificación posterior al procedimiento
- Muestras enviadas para análisis de líquido ascítico (si está indicado).
- Nivel de albúmina sérica obtenido (si está indicado).
- Albúmina administrada (para paracentesis de gran volumen).
- Paciente evaluado por fuga de líquido y sangrado post-procedimiento.
- Procedimiento documentado.
Complicaciones
Fuga de líquido post-procedimiento
- Prevención: Técnica Z-track.
- Tire de la piel unos 2 cm caudal antes de la inserción de la aguja y no la suelte hasta que la aguja haya pasado por el peritoneo.
- Una vez retirada la aguja, la piel volverá a su posición original y sellará el sitio de inserción peritoneal.
- Gestión:
- Coloque al paciente de modo que el sitio de la aguja no sea dependiente.
- Considere una sutura de piel o adhesivo tisular.
Disfunción circulatoria post-paracentesis
- Presentación clínica: AKI, hiponatremia, encefalopatía hepática y/o deterioro clínico que ocurre horas o días después de la paracentesis.
- Prevención: Administración de albúmina dosis en el momento de la paracentesis de gran volumen.
- Recomendado para volúmenes de paracentesis > 5 L.
- Considere volúmenes de paracentesis ≤ 5 L si el paciente tiene hipotensión, hiponatremia y/o AKI.
Otras complicaciones
- Sistémica: Encefalopatía hepática, hiponatremia.
- Local: Hematoma de la pared abdominal.
- Intraperitoneal (raro): Lesión visceral, hemorragia intraperitoneal.
La disfuncion circulatoria inducida por paracentesis rara vez se manifiesta durante el procedimiento. La albúmina debe administrarse incluso si el paciente está asintomático y normotenso.
Enumeramos las complicaciones más importantes. La selección no es exhaustiva.
(Ver – Toracocentesis)
Referencias bibliográficas
Cho J, Jensen TP, Reierson K, et al. Recommendations on the Use of Ultrasound Guidance for Adult Abdominal Paracentesis: A Position Statement of the Society of Hospital Medicine. J Hosp Med. 2019; 14(1).
McGibbon A, Chen GI, Peltekian KM, van Zanten SV. An Evidence-Based Manual for Abdominal Paracentesis. Dig Dis Sci. 2007; 52(12): p.3307-3315.
Reichman E. Emergency Medicine Procedures. McGraw-Hill; 2013.
Shrestha DB, Budhathoki P, Sedhai YR, et al. Safety and efficacy of human serum albumin treatment in patients with cirrhotic ascites undergoing paracentesis: A systematic review and meta-analysis. Ann Hepatol. 2021; 26: p.100547.
Flamm SL, Wong F, Ahn J, Kamath PS. AGA Clinical Practice Update on the Evaluation and Management of Acute Kidney Injury in Patients With Cirrhosis: Expert Review. Clin Gastroenterol Hepatol. 2022; 20(12): p.2707-2716.
Biggins SW, Angeli P, Garcia‐Tsao G, et al. Diagnosis, Evaluation, and Management of Ascites, Spontaneous Bacterial Peritonitis and Hepatorenal Syndrome: 2021 Practice Guidance by the American Association for the Study of Liver Diseases. Hepatology. 2021; 74(2): p.1014-1048.
Roberts JR. Roberts and Hedges’ Clinical Procedures in Emergency Medicine and Acute Care. Elsevier; 2018.
Angeli P, Bernardi M, Villanueva C, et al. EASL Clinical Practice Guidelines for the management of patients with decompensated cirrhosis. J Hepatol. 2018; 69(2): p.406-460.
Kim JJ, Tsukamoto MM, Mathur AK, et al. Delayed Paracentesis Is Associated With Increased In-Hospital Mortality in Patients With Spontaneous Bacterial Peritonitis. Am J Gastroenterol. 2014; 109(9): p.1436-1442.
Aithal GP, Palaniyappan N, China L, et al. Guidelines on the management of ascites in cirrhosis. Gut. 2021; 70(1): p.9-29.
Khungar V, Saab S. Cirrhosis With Refractory Ascites: Serial Large Volume Paracentesis, TIPS, or Transplantation?. Clin Gastroenterol Hepatol. 2011; 9(11): p.931-935.
Reichman EF. Reichman’s Emergency Medicine Procedures, 3rd Edition. McGraw Hill Professional; 2018.
Sugerencias y comentarios al correo: contacto@galenbook.com

