Actualizado 23 mayo 2023
Definición
La pericardiocentesis es un procedimiento que implica la extracción de líquido pericárdico para la evaluación diagnóstica o para tratar los derrames pericárdicos y/o el taponamiento cardíaco.
- Pericardiocentesis diagnóstica: Muestreo de derrame pericárdico para análisis de líquido pericárdico para determinar la etiología subyacente.
- Pericardiocentesis terapéutica: Extracción de líquido pericárdico para aliviar los síntomas del derrame pericárdico y/o tratar el taponamiento cardíaco.
Indicaciones
- Pericardiocentesis diagnóstica:
- Derrame pericárdico de etiología poco clara.
- Necesidad de pruebas que guíen el manejo: Ejemplo, citología, cultivo y sensibilidad.
- Pericardiocentesis terapéutica:
- Pacientes hemodinámicamente inestables con taponamiento cardíaco.
- Alivio de los síntomas en pacientes seleccionados: Ejemplo, grandes derrames crónicos.
- Pericarditis purulenta en pacientes que no pueden ser intervenidos quirúrgicamente.
Contraindicaciones
- Absolutas: Ninguna.
- Relativas:
- Coagulopatía.
- Dispositivo cardíaco implantado (ej. marcapasos cardíaco, válvula cardíaca protésica).
- Procedimiento alternativo preferido.
- Cirugía toracoabdominal previa.
- Incapacidad para visualizar el derrame con ultrasonido durante el procedimiento.
El hemopericardio por una lesión torácica penetrante requiere tratamiento quirúrgico urgente, sin embargo, la pericardiocentesis se puede utilizar como medida temporal si la cirugía no es posible de inmediato.
Enumeramos las contraindicaciones más importantes. La selección no es exhaustiva.
Experiencia técnica
- La pericardiocentesis se puede realizar con o sin la colocación de un catéter permanente (drenaje pericárdico).
- Se prefiere la orientación con imágenes, por ejemplo, usando POCUS, TC o fluoroscopia.
- Se puede realizar una técnica ciega si el ultrasonido no está disponible en pacientes con paro cardíaco o arritmias periparada.
- Se puede utilizar solución salina agitada para confirmar la posición de la aguja dentro del espacio pericárdico.
- Conductores de ECG conectados a la aguja para ayudar a confirmar la posición si POCUS no está disponible.
Puntos de referencia y posicionamiento
Hay tres enfoques principales para la pericardiocentesis.
Abordaje subxifoideo
- Punto de entrada : 1 cm por debajo del ángulo xifocostal izquierdo.
- Trayectoria: Coloque la aguja en un ángulo de 30° con respecto a la piel y avance hacia el hombro izquierdo.
Se prefiere el abordaje subxifoideo para pacientes con paro cardíaco o si no se dispone de ultrasonido.
Abordaje paraesternal
- Punto de entrada: 1 cm lateral al borde esternal izquierdo en el 5º o 6º espacio intercostal.
- Trayectoria: Avance la aguja sobre el borde de la costilla hacia el pericardio.
Abordaje apical
- Punto de entrada: El espacio intercostal inferior y 1 cm lateral al vértice cardíaco.
- Trayectoria: Avance la aguja sobre la costilla hacia el hombro derecho.
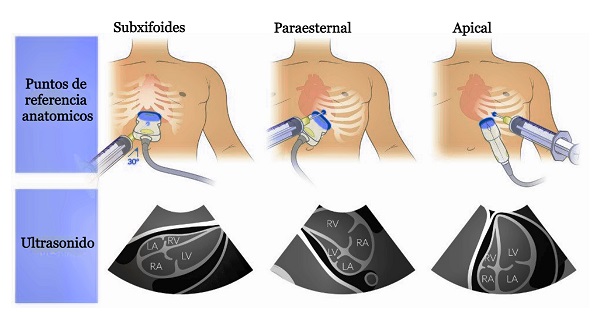
Se utilizan tres enfoques principales para realizar la pericardiocentesis: Subxifoideo (izquierda), paraesternal (medio) y apical (derecha)
Subxifoideo
– Punto de entrada: 1 cm inferior al ángulo xifocostal izquierdo
– Trayectoria: la aguja se coloca en un ángulo de 30° con la piel y se avanza hacia el hombro izquierdo
Paraesternal
– Punto de entrada: 1 cm lateral al borde esternal izquierdo en el 5º o 6º espacio intercostal.
– Trayectoria: la aguja se avanza sobre el borde de la costilla hacia el pericardio.
Apical
– Punto de entrada: el espacio intercostal inferior y 1 cm lateral al vértice cardíaco.
– Trayectoria: la aguja se avanza sobre la costilla hacia el hombro derecho.
Lista de verificación del equipo
La pericardiocentesis de emergencia se puede realizar con un equipo mínimo; sin embargo, se requiere equipo adicional para la colocación temporal de un drenaje.
Equipo mínimo:
- Ultrasonido.
- Bata y guantes estériles.
- Campo estéril de cuerpo entero.
- Cubierta de sonda de ultrasonido estéril.
- Solución antiséptica.
- Aguja espinal grande (calibre 16–18, 6 pulgadas).
- Jeringa mínimo de 10 mL; considere volúmenes más grandes (ej. 20–60 ml) para derrames grandes.
Solución salina agitada: Una mezcla de aire y solución salina utilizada como contraste durante la ecocardiografía para confirmar la posición del catéter durante el procedimiento.
- Jeringa llena de aire (0.5–1 ml).
- Jeringa llena de solución salina (8–9 mL).
- llave de paso de tres vias.
Equipo de drenaje pericárdico temporal
- Alambre guía.
- Dilatador vascular.
- Guía de catéter flexible.
- Catéter pigtail de 6–8 Fr.
- Tubo de drenaje de plástico.
- llave de paso de tres vías.
- Sello de agua.
Preparación
- Prepara la máquina de ultrasonido.
- Seleccione el enfoque de pericardiocentesis óptimo en función del tamaño del derrame y la accesibilidad en la ecografía.
- Iniciar monitorización cardiaca.
- Coloque al paciente en decúbito supino con la cabecera de la cama en un ángulo de 30 a 45°.
- Realice la preparación de la piel y mantenga un campo estéril, por ejemplo, utilizando una cubierta de sonda de ultrasonido estéril y un paño estéril de cuerpo completo.
- Considere la posibilidad de anestesia local y/o sedación para procedimientos (ej. midazolam, fentanilo) en pacientes hemodinámicamente estables.
- Montar el aparato de solución salina agitada .
Procedimiento
Los siguientes pasos son aplicables tanto a niños como a adultos.
Punción pericárdica
- Conecte una aguja espinal grande (calibre 16–18, 6 pulgadas) a una jeringa.
- Siga el enfoque seleccionado para la pericardiocentesis bajo guía ecográfica.
- Mantenga la presión negativa sobre la jeringa y avance hasta que regrese el líquido.
- Retire la jeringa y conecte el aparato de solución salina agitada .
- Confirme la colocación de la aguja pericárdica inyectando solución salina agitada bajo guía ecográfica.
- Siga los pasos de la pericardiocentesis diagnóstica o los pasos de la pericardiocentesis terapéutica según sea necesario.
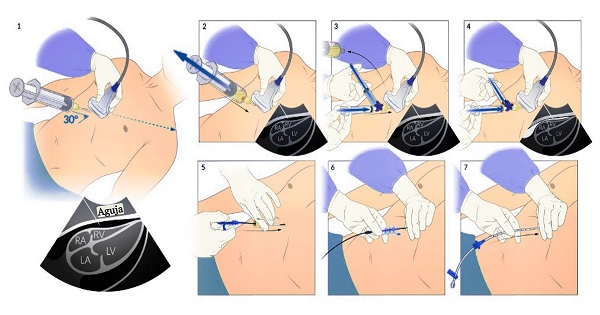
Se muestra el abordaje subxifoideo de la pericardiocentesis.
1. La aguja se inserta bajo guía ecográfica en un ángulo de 30° con respecto a la piel, aproximadamente 1 cm por debajo del ángulo xifocostal izquierdo.
2. Se mantiene la presión negativa sobre la jeringa y se avanza hasta que el líquido vuelve.
3. Se retira la jeringa y se conecta el aparato de solución salina agitada para confirmar la colocación de la aguja.
Con la llave de paso cerrada a la aguja, la solución salina se agita mediante inyección rápida y aspiración entre las dos jeringas.
4. Se abre la llave de paso de la aguja y se inyecta solución salina agitada en el saco pericárdico, que aparece como una corriente ecogénica en la ecografía.
5. Si se requiere un drenaje pericárdico, se utiliza la técnica de Seldinger.
Primero, se hace avanzar un alambre guía a través de la aguja hacia el saco pericárdico.
6. Se retira la aguja, se hace una pequeña incisión en el sitio de inserción y se hace avanzar un dilatador vascular a través del tejido subcutáneo con un movimiento en espiral.
7. Se retira el dilatador y se avanza el catéter en el saco pericárdico sobre el alambre guía.
Pasos de la pericardiocentesis diagnóstica
- 1. Realice los pasos de punción pericárdica y confirme la posición correcta de la aguja.
- 2. Aspire suficiente líquido para el análisis del líquido pericárdico .
- 3. Una vez obtenido el líquido, retirar la aguja y colocar un vendaje oclusivo .
Pasos de la pericardiocentesis terapéutica
La colocación de un drenaje pericárdico es un paso opcional para pacientes con alto riesgo de recurrencia.
- 1. Realice los pasos de punción pericárdica y confirme la posición correcta de la aguja.
- 2. Para el taponamiento cardíaco, aspire suficiente líquido para aliviar el shock obstructivo con una jeringa de tamaño adecuado.
- 3. Si se desea la colocación de un drenaje pericárdico, use la técnica de Seldinger de la siguiente manera:
- Haga avanzar la guía a través de la aguja hasta el saco pericárdico.
- Retire la aguja.
- Haga una pequeña incisión en el sitio de entrada.
- Use un dilatador vascular para dilatar el tracto tisular.
- Retire el dilatador y avance el catéter pigtail .
- Retire la guía.
- Asegure el catéter con una sutura y aplique un apósito estéril .
- Conecte el catéter a un sello de agua para drenar por gravedad.
Lista de verificación posterior al procedimiento
- Rx de tórax.
- Paciente ingresado para seguimiento post-procedimiento.
- Muestra enviada para análisis de líquido pericárdico (si se desea).
- Procedimiento documentado.
- Ultrasonido repetido 24 horas después del procedimiento para evaluar derrame recurrente.
Obtenga una radiografía de tórax en bipedestación después de la pericardiocentesis para descartar neumotórax y neumopericardio iatrogénicos.
Complicaciones
- Arritmias.
- Síndrome de descompresión pericárdica.
- Neumotórax.
- Neumopericardio.
- Raros: Laceración hepática, lesión ventricular y de la arteria coronaria.
El riesgo de complicaciones es mayor si se utiliza una técnica a ciegas.
Enumeramos las complicaciones más importantes. La selección no es exhaustiva.
(Ver – Toracocentesis) (Ver – Paracentesis)
Referencias bibliográficas
Finnel L. Tintinalli’s Emergency Medicine Manual, Eighth Edition. McGraw Hill Professional; 2017.
Shah K, Mason C. Essential Emergency Procedures. Lippincott Williams & Wilkins; 2007.
Prabhakar Y, Goyal A, Khalid N, et al. Pericardial decompression syndrome: A comprehensive review. World Journal of Cardiology. 2019; 11(12): p.282-291.
Petri N, Ertel B, Gassenmaier T, Lengenfelder B, Bley TA, Voelker W. “Blind” pericardiocentesis: A comparison of different puncture directions. Catheter Cardiovasc Interv. 2018; 92(5): p.E327-E332.
Hoit BD. Management of Effusive and Constrictive Pericardial Heart Disease. Circulation. 2002; 105(25): p.2939-2942.
Walls R, Hockberger R, Gausche-Hill M. Rosen’s Emergency Medicine. Elsevier Health Sciences; 2018.
Roberts JR. Roberts and Hedges’ Clinical Procedures in Emergency Medicine and Acute Care. Elsevier; 2018.
American College of Surgeons and the Committee on Trauma. ATLS Advanced Trauma Life Support. American College of Surgeons; 2018.
Muzyk AJ, Fowler JA, Norwood DK, Chilipko A. Role of α2-Agonists in the Treatment of Acute Alcohol Withdrawal. Ann Pharmacother. 2011; 45(5): p.649-657.
Pradhan R, Okabe T, Yoshida K, Angouras DC, DeCaro MV, Marhefka GD. Patient characteristics and predictors of mortality associated with pericardial decompression syndrome: a comprehensive analysis of published cases. European Heart Journal: Acute Cardiovascular Care. 2014; 4(2): p.113-120.
Sugerencias y comentarios al correo: contacto@galenbook.com

