Actualizado 24 mayo 2024
Definición
La toracocentesis es un procedimiento que consiste en extraer líquido pleural con fines diagnósticos y/o terapéuticos.
- Toracocentesis diagnóstica: La toma de muestras de un derrame pleural para el análisis del líquido pleural y la identificación de la etiología.
- Toracocentesis terapéutica: Extracción de líquido pleural para aliviar los síntomas (ej, disnea ) y tratar la insuficiencia respiratoria.
Indicaciones
- Toracocentesis diagnóstica:
- Nuevo derrame unilateral de etiología incierta.
- Derrames bilaterales con hallazgos atípicos (ej. dolor torácico pleurítico, fiebre, tamaños de derrame dispares).
- Indicaciones para el análisis detallado del líquido pleural que impactan en el manejo (ej. cultivo y sensibilidad, citología).
- Derrame paraneumónico > 5 cm.
- Toracocentesis terapéutica:
- Grandes derrames pleurales sintomáticos en pacientes seleccionados.
- Derrames pleurales que causan insuficiencia respiratoria y/o shock obstructivo.
- Derrame paraneumónico complicado.
Los pacientes con afecciones que se sabe que causan derrames pleurales simétricos bilaterales (ej. insuficiencia cardíaca, cirrosis, enfermedad renal en etapa terminal) generalmente no requieren una toracocentesis de diagnóstico de confirmación.
Contraindicaciones
- Absolutas: Ninguna.
- Relativas:
- Coagulopatía.
- Infección (ej. herpes zoster, celulitis) sobre el sitio de punción.
- Adherencias.
El drenaje de líquido pleural con inserción de un tubo torácico, cirugía oimplantación de un catéter pleural permanente es preferible para ciertos pacientes y etiologías subyacentes.
Enumeramos las contraindicaciones más importantes. La selección no es exhaustiva.
Experiencia técnica
- Derrames pleurales de baja viscosidad: Los tubos de toracostomía de calibre pequeño (ej. 8 a 14 Fr) suelen ser apropiados.
- Derrames pleurales complicados o de alta viscosidad (ej. hemotorax, neumotorax asociado, empiema pleural): Por lo general, se requieren tubos de toracostomía de mayor calibre (ej. 20–36 Fr).
Puntos de referencia y posicionamiento
- Coloque al paciente en posición sentada con los brazos apoyados en la mesita de noche.
- Determine el sitio de punción mediante ultrasonido y marque la piel.
- 1-2 espacios intercostales por debajo del margen superior del derrame.
- Línea medioescapular o axilar posterior.
Preparación
- Inicie monitoreo cardíaco continuo y oximetría de pulso.
- Realice la preparación de la piel y mantenga un campo estéril.
- Proporcionar analgésicos parenterales según sea necesario.
Lista de verificación del equipo
- Ultrasonido.
- Bata y guantes estériles.
- Máscara quirúrgica.
- Paños estériles.
- Cubierta de sonda de ultrasonido estéril.
- Solución antiséptica.
- Anestésico local (ej. lidocaína al 1%).
- Aguja:
- Toracocentesis diagnóstica: Calibre 22, aguja de 2 pulgadas.
- Toracocentesis terapéutica: Ensamblaje sobre la aguja (ej. aguja de calibre 18 con catéter precargado de 8 Fr).
- Jeringa (ej. 60 ml para diagnóstico, 10 ml para toracocentesis terapéutica).
- Vendaje oclusivo.
- Tubos para toma de muestras.
- Configuración de drenaje (si se indica).
- Llave de paso de tres vias.
- Tubería de alta presión.
- Bolsa de drenaje o recipiente al vacío.
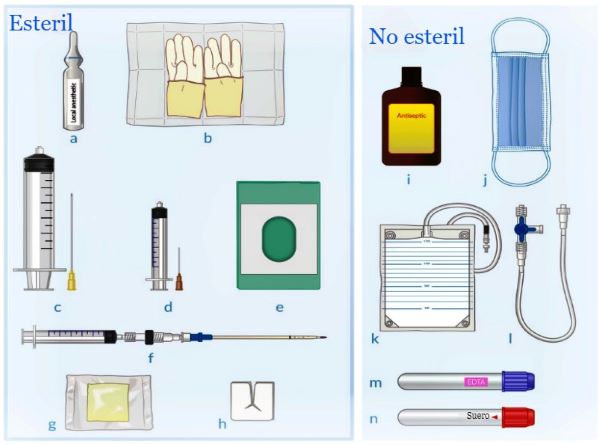
Equipo estéril: (a) anestesia local, (b) guantes, (c) jeringa y aguja de 60 ml (ej. aguja de calibre 22 de 2 pulgadas) para toracocentesis de diagnóstico, (d) jeringa y aguja para anestesia local, (e) paños, (f) conjunto sobre la aguja (ej. aguja de calibre 18 con catéter precargado de 8 Fr) y jeringa de 10 ml para toracocentesis terapéutica, (g) gasa impregnada de petróleo, (h) gasa dividida.
Equipo no estéril: (i) antiséptico, (j) mascarilla quirúrgica, (k) bolsa de drenaje, (l) tubo de alta presión con llave de paso de tres vías, (m) tubo EDTA, (n) tubo de suero.
Procedimiento
Punción del espacio intrapleural
- Administre anestesia local de un solo punto a lo largo del trayecto previsto de la aguja.
- Monte la aguja y la jeringa adecuadas para el procedimiento.
- Inserte la aguja en el sitio de punción anestesiado bajo guía ecográfica.
- Mantenga la presión negativa sobre la jeringa y avance hasta que regrese el líquido.
- Una vez que se confirme la posición, continúe con los pasos de toracocentesis de diagnóstico o los pasos de toracocentesis terapéutica según se indique.
- Una vez que se haya completado la extracción de líquido, retire la aguja mientras el paciente exhala y aplique un vendaje oclusivo.
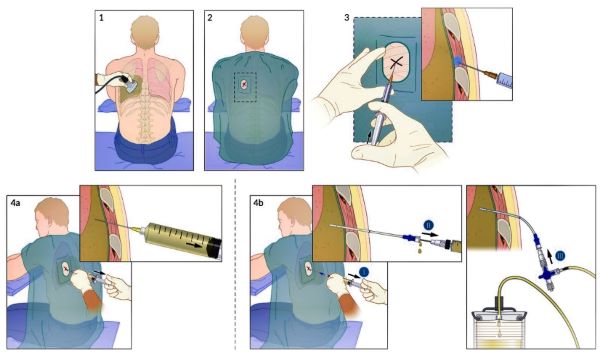
1. El sitio de punción se determina mediante ultrasonido.
2. Se marca y prepara la piel y se colocan campos estériles.
3. Se infiltra anestesia local en el lugar de la punción y sobre el borde superior de la costilla a lo largo del trayecto anticipado de la aguja.
4a. Toracocentesis diagnóstica: la aguja se inserta en el sitio de punción mientras se aplica presión negativa a la jeringa. Se avanza la aguja hasta que vuelve el líquido pleural y se obtiene una muestra de diagnóstico.
4b. Toracocentesis terapéutica: (I) El conjunto sobre la aguja se inserta en el sitio de punción mientras se aplica presión negativa a la jeringa. (II) Después de aspirar el líquido, se avanza el catéter y se retira la aguja.
(III) Se conecta una llave de tres vías conectada a un tubo de alta presión y una bolsa de drenaje al catéter para permitir el drenaje del líquido pleural.
Pasos de la toracocentesis diagnóstica
- Conecte la aguja de toracocentesis a una jeringa de 60 ml.
- Siga los pasos para perforar el espacio intrapleural.
- Una vez que se confirme la posición correcta de la aguja, recolecte 50 ml de líquido pleural.
Pasos de la toracocentesis terapéutica
- Conecte el conjunto sobre la aguja a una jeringa de 10 ml.
- Siga los pasos para perforar el espacio intrapleural.
- Una vez que se confirme la posición correcta de la aguja, avance el catéter sobre la aguja hacia el espacio pleural.
- Retire la aguja y coloque una llave de paso de tres vías en el conector del catéter.
- Conecte la tubería de alta presión a la llave de paso de tres vías.
- Conecte el tubo a una bolsa de drenaje o un recipiente al vacío.
- Permita el drenaje de un máximo de 1500 ml de líquido pleural.
- Detenga el drenaje si el paciente presenta tos, malestar torácico o hipoxia.
Evite drenar más de 1500 ml de líquido pleural, ya que se asocia con un mayor riesgo de edema pulmonar por reexpansión.
Lista de verificación posterior al procedimiento
- Muestras enviadas para análisis de líquido pleural (si está indicado).
- Concentraciones séricas de proteína total y LDH obtenidas (si están indicadas).
- Procedimiento documentado.
- Pacientes monitoreados por signos de edema pulmonar por reexpansión.
La radiografía de tórax posterior al procedimiento no se recomienda de forma rutinaria en pacientes asintomáticos con toracocentesis sin complicaciones.
Complicaciones
- Lesión vascular.
- Edema pulmonar por reexpansión.
- Neumotórax.
- Hemotórax.
- Lesión intraabdominal (ej. lesión en el diafragma, el bazo o el hígado).
- Infección (ej. empiema).
Enumeramos las complicaciones más importantes. La selección no es exhaustiva.
(Ver – Paracentesis) (Ver – Pericardiocentesis)
Referencias bibliográficas
Verhagen M, van Buijtenen JM, Geeraedts LMG. Reexpansion pulmonary edema after chest drainage for pneumothorax: A case report and literature overview. Respiratory Medicine Case Reports. 2015; 14: p.10-12.
Petersen WG, Zimmerman R. Limited Utility of Chest Radiograph After Thoracentesis. Chest. 2000; 117(4): p.1038-1042.
Lenaeus MJ, Shepherd A, White AA. Routine Chest Radiographs after Uncomplicated Thoracentesis. J Hosp Med. 2018; 13(11): p.787-789.
Williams JG, Lerner AD. Managing complications of pleural procedures. J Thorac Dis. 2021; 13(8): p.5242-5250.
Saguil A, Wyrick K, Hallgren J. Diagnostic approach to pleural effusion.. Am Fam Physician. 2014; 90(2): p.99-104. pmid: 25077579.
Roberts JR. Roberts and Hedges’ Clinical Procedures in Emergency Medicine and Acute Care. Elsevier; 2018.
Walls R, Hockberger R, Gausche-Hill M. Rosen’s Emergency Medicine. Elsevier Health Sciences; 2018.
Porcel JM. Chest Tube Drainage of the Pleural Space: A Concise Review for Pulmonologists. Tuberc Respir Dis (Seoul). 2018; 81(2): p.106.
Kasmani R, Irani F, Okoli K, Mahajan V. Re-expansion pulmonary edema following thoracentesis. Can Med Assoc J. 2010; 182(18): p.2000-2002.
Sugerencias y comentarios al correo: contacto@galenbook.com

